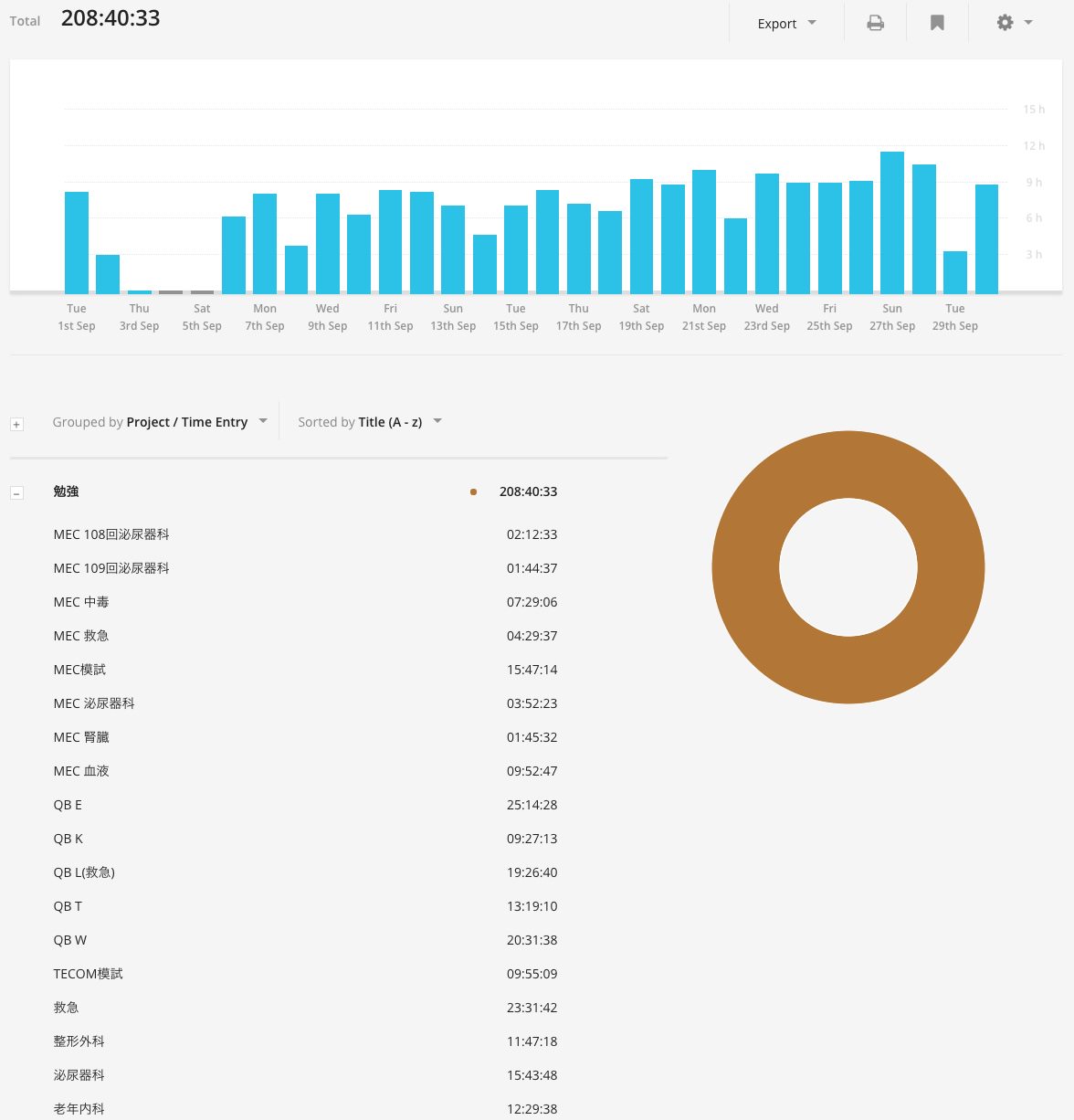
今日で今月も終わり、ということで2015年9月の勉強内容をふりかえってみました。
見出し
2015年9月の勉強内容
今月はじめに立てた目標は以下のようなものでした。
- QB T(整形) 171ページ←現在実行中
- QB W(泌尿器) 156ページ
- QB L(救急) 134ページ
- MEC 泌尿器科と救急の2周目
- TECOM 第1回模試のWEB解説動画
- QB E(腎臓) 残150ページ
- MEC 夏模試のWEB解説
で、実際の勉強内容はこんな感じ。
時間としては200時間も超えたし、先月(180時間)と比べるとそこそこ増えたとは思います。卒業試験が再開したので勉強せざるを得なかったというのもあります。
また時間の方はともかく、成果としては上述の目標全て+MEC 中毒&QB 中毒(K)を達成できたため、今月は珍しく順調だったと言えます。
10月の予定はまた明日にでも書こうと思っていますが、かなりハードになる予感…CBTの時と同じく、10月ともなるとゲームを封印しないといけないのでしょうか(今は毎日2時間くらいゲームしてます)
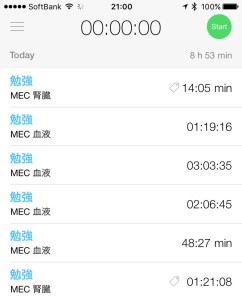
今日の勉強内容
今日はMEC 血液の復習が中心。さっさと終わらせようと思っていましたが、やり始めると教科書を読んだりしてなかなか進まず、結局半分くらいしか終わっていません。
MECの内科(臓器別完成講座)テキストはよくまとまっているとはいえ、テキストと過去問をやってひたすら暗記するのはキツい。講義では時間が限られているため病態や理論が省略されていることも多く、やはりちゃんと教科書を読んで背景を理解しないと、知識として定着しづらいと思います。
ただそのような”ちゃんと勉強する”スタイルをとると、身に付きやすく納得できるというメリットがある一方、時間がかかるというデメリットがあるわけで…毎回思うことですが、卒試や国試という時間制限がある中ではこのさじ加減がとても難しい。
まあ仕事をせずに勉強だけしてて許されるのは学生だけなので、可能な限りは”ちゃんと勉強する”スタイルでいきたいところです。
以下は今日の勉強ノート
§1 血液の基本
血小板の基準値は15万〜40万
貧血では心負荷が加わるため、頻脈や収縮期雑音を認める
未熟児貧血
生後2〜3ヶ月にHbFを壊してHbAに作り替えるため、また体が急に成長するぶん血漿が増えるために貧血傾向となる→水血症
血小板の機能
粘着→顆粒放出→凝集
それぞれに異常が生じるのがベルナードスーリエ症候群/vWD、ストレンジプール病、血小板無力症。
検査としては粘着能の低下をみるのがリストセチン凝集能、凝集能の低下をみるのが血餅退縮能検査。
※血餅退縮能とは
血液凝固反応が生じる時に、GPⅡb/Ⅲaとフィブリノゲンがくっつくことで血餅収縮が生じ、フィブリン塊が強固なものとなる。血小板無力症ではこのGPⅡb/Ⅲaが欠損している
・凝集因子
トロンボキサンA2・ADP・トロンビン・アドレナリン・セロトニン
ADPに拮抗する作用を持つのがチクロピジン
※チクロピジンはTTPの原因となりえる
・後天性血友病:自己抗体により生じる。悪性疾患などがきっかけとなる
プロテインC
トロンビン・トロンボモジュリンの複合体により活性型プロテインCとなり、活性型Ⅴ/Ⅷ因子を不活化することで凝固作用を発揮する。
DICの際の治療にはrTM(リコンビナントトロンボモジュリン)を用いて抗凝固を行う。
§2 材料不足による貧血
赤血球の材料
赤芽球→鉄が組み込まれて鉄芽球→脱核して網赤血球→赤血球
網赤血球以降は末梢血中に存在するが、芽球は正常の場合は骨髄内にのみ存在する。
鉄(合計で3〜4g)の70%はヘモグロビンとして使われ、30%は肝に貯蔵(フェリチン)されている。血中に存在するのは1%程度でしかない
トランスフェリン
トランスフェリンの1/3は鉄と結合しており、2/3は鉄と結合していない。このトランスフェリンが結合可能な鉄の量:UIBC
基準値としては鉄 100μg/dl、UIBC 200μg/dl、TIBC 300μg/dl
鉄欠乏性貧血
Plummer-Vinson症候群:舌炎・口角炎・嚥下障害
鉄芽球以降は鉄不足により減少する→ネガティブフィードバックにより幹細胞が活性化され、赤芽球増加・血小板増加・好中球過分葉が生じる。
形態的には赤血球中心部が大きくなる菲薄赤血球が生じる
source:中国労災病院中央検査部 血液検査-鉄欠乏性貧血-
鉄芽球性貧血
原因:鉛中毒、MDSにおけるRARS(環状鉄芽球を伴う不応性貧血)に分類される
鉄芽球は骨髄内で破壊されるため、鉄やフェリチンは上昇する。一方UIBCやTIBCは低下する
小球性血球と正球性血球との混合した貧血となる(二相性貧血)
・無効造血
赤芽球の過程で破壊されることを無効造血と呼び、正常人でも10%ほどの赤芽球は破壊されるが形態に異常がある場合その比率が増加する。上述のように赤芽球は基本的に骨髄内に存在するため、無効造血は骨髄における破壊とも言える。
サラセミア
グロビン鎖の合成障害により、α鎖と非α鎖の産生にアンバランスが生じた状態。このため無効造血をきたす。
鉄芽球性貧血と同じく、無効造血が生じるため鉄やフェリチンは上昇する。
β-サラセミアは1000人に1人と比較的存在する疾患であることが解ってきたため、小球性貧血の原因として重要。
巨赤芽球性貧血
ビタミンB12や葉酸の欠乏による核酸合成障害が原因のため、汎血球減少をきたす。また血液以外の異常として、消化器症状(Hunter舌炎)や神経症状を伴う。
治療:ビタミンB12の筋肉内投与(胃切除後や悪性貧血では吸収に障害があるため)
§3 溶血と無効造血
溶血性貧血ではAST上昇、間接ビリルビン優位のビリルビン上昇(黄疸)、ハプトグロビン低下などが見られる(共通所見)。大きく分けると以下の3つに分類される
- 無効造血:骨髄レベルで破壊される
- 血管外溶血:脾臓で破壊される
- 血管内溶血:血管内で破壊される(→ヘモグロビン尿)。抗体や補体が関与することが多い
血管内溶血ではヘモグロビンが尿中に放出されるため、血清鉄やフェリチンは低下する。血管内溶血の場合は血中に残っているため保たれる。
赤血球酵素異常症
ピルビン酸キナーゼ欠損症
ATPを産生する酵素が低下することから赤血球が脱水をきたす。これにより細胞膜の形態維持が行えなくなり、生じる異型赤血球(金平糖様赤血球)が脾臓で破壊される。
治療としては脾摘が有効。
G6PD欠損症
G6PDはNADPをNADPHに還元することで、赤血球膜の酸化を防ぐ酵素。
薬剤(サルファ剤や抗マラリア薬)や感染、ソラマメ摂取を誘因として溶血発作(血管内溶血)を生じる。ヘモグロビンの変性によるHeinz小体を認める。
予防として、誘因となる物質の服用を避ける。治療は対症療法的に行う。
遺伝性球状赤血球症
先天性溶血疾患の原因として最も多い(70〜80%)。しかし溶血による貧血よりも、黄疸や胆石を主訴とすることの方が多い。
病態
細胞骨骼形成タンパクの異常により、Naイオンの透過性が亢進する。これを細胞外へくみだすためにATPを用いた能動輸送の必要が増加する。
またこのとき膜のリン脂質が喪失するため、赤血球は小球化する(小球状貧血)。
検査
正球性高色素性貧血をきたす。
・自己溶血試験
ATPの消費が亢進しているため、自己溶血試験で溶血しやすい。しかしグルコースを加えてエネルギー源としてやれば、溶血が抑えられる。
※PK欠損症ではグルコースをエネルギーとして使えないので、グルコース負荷を行っても溶血が抑制できない
・浸透圧抵抗試験
球状赤血球は外部から水を取り込む余地がすくないため、低調食塩水に入れると容易に溶血する。
自己免疫性溶血性貧血(AIHA)
共通:赤血球膜に対する自己抗体により溶血が生じる。直接Coomb試験陽性
自己抗体の種類により以下のように分類される。
- 温式:抗IgG抗体
- 寒冷凝集素症(CAD):抗IgM抗体
- 発作性寒冷ヘモグロビン尿症(PCH):D.L.抗体(IgG)
温式
AIHAの中で最も多い。
これのみ血管外溶血をきたすため、治療として脾摘の適応がある(他2つは血管内溶血主体)。
CAD
続発性ではマイコプラズマやEBウイルスの感染がきっかけとなる。
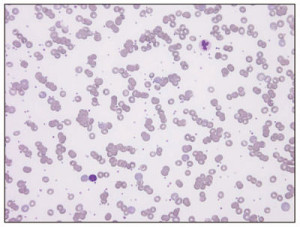
IgM抗体は大型なため、とくに赤血球凝集が生じやすい。赤血球凝集の所見は末梢血で確認でき、多発性骨髄腫における連銭形成と類似する(こちらの方が規則性が少ないとされる)。
source:沖縄県医師会_沖縄県医師会報(2008年2月号)
PCH
続発性では梅毒が原因となる
CADとPCHは低温で赤血球と補体が結合するため、低温環境を避ける必要がある。
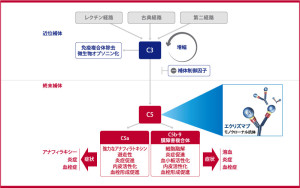
発作性夜間ヘモグロビン尿症
PIG-A遺伝子の後天的異常によりアンカータンパクであるGPIが合成できず、補体制御を行う蛋白を結合できず赤血球の破壊が生じる。
症状
補体の活性化しやすい酸性環境(つまり夜間)において溶血が亢進するため早朝のヘモグロビン尿を呈する。破壊される赤血球から放出されるADPが血小板凝集を促進させるため、静脈血栓症を生じ腹痛やBudd-Chiari症候群などの症状として表れる。
またGPIアンカーの欠損は全系統の血球で生じるため、汎血球減少をきたす。
一部に再生不良性貧血へ移行するものがある。
治療
支持的な輸血を行う際には、補体を除去するため洗浄赤血球を用いる(洗浄の必要はないという意見もある)。
根治療法は造血幹細胞移植。近年補体反応に関わるC5に対するモノクローナル抗体、エクリズマブが開発された。
source:PNHの治療 | 日本PNH研究会
骨髄異形成症候群(MDS)
多能性造血幹細胞の形質転換により生じたクローン性の造血障害であり、骨髄内での血球の異形成および無効造血により、末梢血では1〜3系統の血球減少を生じる。
一部はAMLへと移行する
骨髄の芽球割合、環状鉄芽球の割合、異型を認める血球の系統数、染色体異常により分類される。
治療
芽球比率と染色体核型、血球減少を生じている血球の系統数による予後判定(IPSS)を行う。低リスク群の無症状例では経過観察も選択されるが、一般的には支持療法(輸血)や免疫抑制薬が、また高リスク群では造血幹細胞移植が行われる。
※MDSの原因に免疫異常が関与しているとされるため、免疫抑制療法が施行される。
また5q欠損がある場合はレナリドミドが著効することが知られる。