見出し
今日の勉強内容
第1回TECOM模試のWEB解説講座は全部で13コマ、とやたらたくさんありました。
最近は朝の時間を使って1日1つのペースで見ていたのですが、今日で全部終わり。解説講座の中身自体はしっかりしていて、勉強になることも多かったです。
ただやはり解説問題数が多すぎですね…当初は間違えた問題だけ見ようかとも思ったのですが、「モッタイナイ」心が働いて結局かなりの問題数を聞いてしまいました。まあ解っている問題でも、改めて聞くことで知識が強化できると思えば良いのかも
ちなみに第2回TECOM模試も既に問題は配付されています。
ただ今後の卒試スケジュールを考えると、第1回模試の様に「出題範囲を一通り復習してから受ける」ということは難しそう。なので今回は復習せずに本来の実力で臨む形になりそうです。これで全然出来なかったら悲しいぞ…
その他の勉強として、今日はQBとしてはE(腎臓)とL(救急)を進めました。QB Lは今日からスタート。
QB Eは牛歩戦術。一方QB Lは130ページほどなので、全部で4〜5日で終わる見込みです。はやいところ終わらせて、難しさに定評のある救急卒試の過去問にとりかかりたいところ。
以下は今日の勉強ノート
全身性疾患に伴う腎障害
糖尿病性腎症
続発性ネフローゼ症候群の30〜40%を占め最多
蛋白尿主体であり、血尿は認めないことが多い
ステージ分類
- 第1期:正常
- 第2期:微量アルブミン尿
- 第3期:持続蛋白尿(3AではGFR正常、3Bでは低下)
- 第4期:GFR著名に低下
- 第5期:透析導入
第2期までは適切な治療により寛解するとされる
特徴
- 初期には糸球体の過剰濾過によりGFRが増加する
- 慢性腎不全をきたすが、腎はあまり萎縮しない(糖尿病性腎症・アミロイドーシス・多発性嚢胞腎)
- インスリンは腎排泄のため、腎症が進行すると必要インスリン量が減少する。(インスリンが減ったからといって病気が良くなったわけではない!)
- 同様の理由で第4期になるとSUやビグアナイドは投与できない
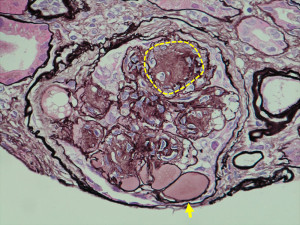
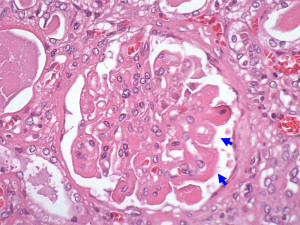
- 病理組織での結節性病変(Kimmelstiel-Wilson結節)は特異性が高く、他にも滲出性病変(fibrin cap)やびまん性病変を認める
source:12.腎臓・泌尿器 (7)糖尿病性腎症|病理コア画像
治療
・食事療法:蛋白は0.6〜0.8g/kg/day、食塩は6g/day、エネルギーは25〜30 x 標準体重(kcal)が目標。糖尿病性腎症や肥満のある腎障害では高カロリーとしない
参考:日本腎臓学会編 CKD 診療ガイド 2012(pdf)
・降圧療法:血圧<130/80mmHgを目標とする
ループス腎炎
SLE患者の約半数で尿異常や腎機能異常が生じる。続発性ネフローゼ症候群をきたす疾患であり蛋白尿が基本だが、糖尿病性腎症と異なり血尿も認める。
病理像
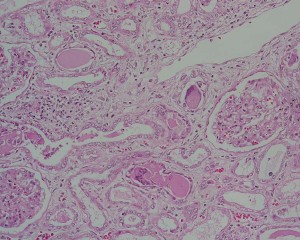
メサンギウム領域の増殖を認め、血管内皮下に免疫複合体が沈着するため基底膜が肥厚する(wire-loop lesion)。組織型と活動性からクラスⅠ〜Ⅵに分類される。
活動性が高い場合の病変としてwire-loop lesionやフィブリノイド壊死、半月体形成が挙げられる。
source:12.腎臓・泌尿器 (6)ループス腎炎|病理コア画像
治療
ループス腎炎はSLE全体の生命予後を規定するとされ、経口ステロイドの他にステロイドパルス・免疫抑制剤(アザチオプリンやシクロホスファミドパルス)なども用いられる。
全身性アミロイドーシス
アミロイドが全身に沈着する疾患
分類
- AAアミロイドーシス:関節リウマチや結核などの慢性炎症性疾患に伴うもの
- ALアミロイドーシス:多発性骨髄腫に伴うもので、単クローン性に産生される免疫グロブリン(M蛋白)のL鎖がアミロイド蛋白となる。
- 透析アミロイドーシス:透析に伴うもの
- 家族性アミロイドーシス:常染色体優性遺伝形式をとり、家族性アミロイドポリニューロパチー(FAP)として知られる。肝で合成されるトランスサイレチンが異常をきたし重合することでアミロイドとなる
症状
アミロイドの各臓器への沈着により、多彩な症状を呈する。
- 消化器:腹痛・下痢・肝腫大
- 神経:末梢神経障害・自律神経障害(→起立性低血圧)・手根管症候群
- 腎臓:アミロイド腎症
- 心臓:不整脈
骨髄腫腎
尿細管上皮を障害&円柱形成により尿細管の閉塞をきたし(cast nephropathy)、Ⅱ型RTAの原因となる。また上述の通りアミロイドーシスの原因疾患ともなりえる。
多発性骨髄腫の予後にはβ2ミクログロブリンとアルブミン値が用いられ、双方とも腎障害と深い関わりがある。
source:Disease
ショック
末梢組織への有効血液量が減少することにより、全身性に臓器・組織の生理機能が障害される状態を指す。
以下の4つに分類される
- 循環血液量減少性ショック
- 心原性ショック
- 心外閉塞・拘束性ショック
- 血液分布異常性ショック
症候として血圧低下に加え、乏尿や意識障害がある。また代償として交感神経が活性化され、CRT>2sや頻脈などの所見を認める。
ショックの際に最初に血流が低下する重要臓器は腎臓。逆に言えば腎臓の血流が保たれている(≒尿量が出ている)かどうかが、循環状態の指標となる。
循環血液量減少性ショック
脱水や出血が原因で循環血液量が減少するために生じるショック。
出血では出血量が多くなるにつれ、(代償可能範囲)→拡張期血圧の上昇→収縮期/拡張期血圧低下と変化する。
検査
外傷の場合、HbやHtは必ずしも低下しない。血液を失ったことで血管外細胞外液から血管内へ水分が移行してきて初めて、血が薄まってHbやHtの低下が生じるためタイムラグがある。
下大静脈径は循環血液量を反映する。7〜15mmが正常で5mm以下の場合は脱水、20mm以上の場合は水分過剰
治療
緊急時は細胞外液(乳酸リンゲル/生理食塩水)の輸液が大事。まずは2000ml輸液(つまり血管内へは500ml)し、それでもバイタルサインが安定しなければ輸血を考慮する。その後は過剰輸液にならないよう、尿量1ml/kg/hrを目安とする。
薬物投与の際、静脈路が確保できないときは骨髄内投与を行う
心原性ショック
心臓のポンプ機能の低下からショックに到ったものを指し、以下の3通りがある。
- 左心不全:PCWP(肺動脈楔入圧)が上昇
- 右心不全:CVP(中心静脈圧)が上昇
- 不整脈
治療
急性左心不全では肺にうっ滞しており前負荷を増やしたくないので、ノルアドレナリンやドパミンなどのカテコラミンを用いる。一方急性右心不全では静脈系にうっ滞しているので急速輸液を行い前負荷をかける。
Forrester分類でいうと前者はⅣ群、後者はⅢ群
不整脈が原因の場合はペーシングや電気ショックが用いられる。
心外閉塞・拘束性ショック
心臓のポンプ機能は正常だが、心臓への灌流や心拡張が障害されるために生じたショック。心タンポナーデや緊張性気胸によるものが含まれる。
心臓の前で血液がうっ滞するため、頸静脈の怒張(CVPの上昇)をきたすのが身体所見として重要。治療は心嚢穿刺によるドレナージ(心タンポナーデ)や胸腔ドレナージ(緊張性気胸)など拘束の原因を除去する。
血液分布異常性ショック
末梢血管抵抗の低下から相対的な循環血液量不足状態となり、ショックをきたす。敗血症性ショック・アナフィラキシーショック・神経原性ショックが含まれる。
敗血症性ショック
重症感染症および、それに対する過剰な全身性炎症反応(SIRS)から生じるショック
炎症性サイトカインにより血管内皮細胞障害をきたしているため、DICを合併しやすい。
・検査
敗血症マーカーとして細菌感染の際に上昇するプロカルシトニンがあり、近年使われるようになっている
・治療
血管が拡張するのが本態であるため、血管収縮作用の強いノルアドレナリン(α1作用が強い)やバソプレシンが昇圧薬として好まれる(ドパミンは推奨されていない)。
- DIC:rTM(トロンボモジュリン)やヘパリン、アンチトロンビンⅢの投与などを行う。
- 急性腎障害:エンドトキシン吸着療法(エンドトキシンや炎症性サイトカインを取り除く)が試みられている。
- 経腸栄養:早期から行うことでbacterial translocationの予防につながり、また炎症の急性期には蛋白の補充が重要
- 血糖:高値であると好中球の遊走を阻害するとされるため、血糖≦150mg/dLを目標とする
アナフィラキシーショック
薬物や異種蛋白などの抗原が原因のⅠ型アレルギー反応を生じた結果、肥満細胞や好塩基球からケミカルメディエーターが放出される。これにより血管透過性亢進に伴う血漿漏出と末梢血管拡張による相対的な循環血液量不足から、ショックをきたしたもの。
もしくは造影剤などによりIgEを介さずに生じる非アレルギー性のアナフィラキシー様反応もある。
・症状
全身に蕁麻疹を生じたような状態となる。
- 皮膚症状:紅潮・掻痒・蕁麻疹
- 呼吸器症状:血管性浮腫→上気道閉塞に伴うstridorや下気道閉塞に伴うwheeze
- 消化器症状:腸管の浮腫→腹痛や下痢
・治療
直ちにアドレナリンを筋注(皮下注よりも吸収が早い)する。血圧上昇(β1作用)だけでなく、浮腫や気管支けいれんの改善、脱顆粒抑制作用(β2作用)もある。アドレナリン筋注後は漏出した血漿を補うため、輸液を行う。
なおβブロッカーを服用している場合は効果が減弱するため、グルカゴンの投与も行う。グルカゴンは交感神経を介さずにcAMPを増加させる作用を持つ。
- ステロイド:遅発性の症状出現(二相性アナフィラキシー)を抑える。
- アミノフィリン:気管支拡張作用を持つ
- 抗ヒスタミン薬:補助的に投与
※抗ヒスタミン薬はケミカルメディエーターの中でもヒスタミンにしか作用しないので、”補助的”となる。