今日の勉強内容
先週末から再開していたQB E(腎臓)が本日無事終了しました。
今日は腎代替療法(血液浄化療法・腎移植)について勉強。
血液浄化療法はどれも割とシンプルな仕組みではありますが、最初にこんな装置で腎臓の代わりが出来ると最初に考えた人は凄いなと。もっともそんな物質交換を生体内で行っている腎臓(1つ150g!)の方がさらにすごい。
一方の腎移植。ポリクリで腎臓内科を回った時にある先生も仰っていたのですが、日本は本当に腎移植が少ない(年間1500例、献腎移植は1割)国です。透析患者数が30万人もいることを考えると、腎不全に対して透析ではない”腎移植”という選択肢がもう少し広がっても良いかなとは思いますが、なにぶん一人で完結できる治療ではないので難しいのでしょう。
別のエントリーにも書きましたが、初期臨床研修マッチングの中間公表が行われています(公表は昨日から)。
自分が登録した病院は第1希望が2.8倍・第2希望が0.8倍・第3希望が0.6倍となっていました。第3希望までが1倍以上なら第4希望として自大学病院の登録も考えていましたが、現状維持でいくことになりそうです。なお、自大学病院は今年も超がつくほどの不人気だった模様…まあ毎年のことですね。
もちろん第一希望の病院に行きたいという気持ちはあります。ただどこに行くことになったとしても、その病院と縁があったということでしょうし、そこで頑張るとしましょう。
以下は今日の勉強ノート
血液浄化療法
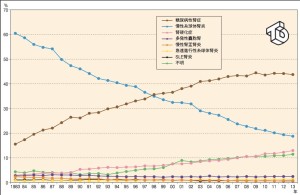
透析の疫学
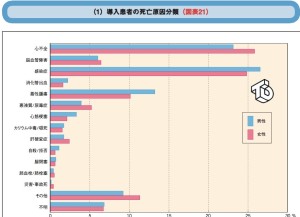
透析導入原因疾患としては糖尿病性腎症>慢性糸球体腎炎(IgA腎症など)>腎硬化症の順番に多い。
ACE阻害薬やARBによる治療のため糖尿病性腎症の予後は改善しており、今後の透析導入患者数の減少が期待されている。一方で動脈硬化性疾患である腎硬化症は今後の増加が予想されている。
透析患者数全体としては増加し続けている(約30万人)が、保存期の治療が進歩したこともあり増加のスピードは鈍ってきている。
透析患者の死亡原因としては心不全・感染症・悪性腫瘍(透析腎癌)が多い。
source(グラフ2点):日本透析医学会ホームページ:図説 わが国の慢性透析医療の現況 -目次-
血液浄化療法の方法
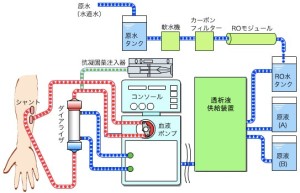
・血液透析(HD)
機械により陰圧をかけて限外濾過により除水(水とナトリウムの除去)を行い、拡散現象を利用してカリウムや尿毒症性物質を取り除く。
慢性腎不全に対して透析を行う場合は、橈骨動脈と橈側皮静脈とを吻合するシャント形成術をあらかじめ行っておく。
・腹膜透析(PD)
糖を加えて浸透圧を高くした透析液と体液との浸透圧差を利用して透析を行う。
腹膜透析は腹膜炎やイレウス(腹膜劣化に伴う被嚢性腹膜硬化症)をきたしやすく、末期腎不全での導入数は減少している。しかし末期腎不全に到る前の残腎機能がある状態で使用することで、残存腎機能の維持を図れるとする考え方(PDファースト)が注目されている。
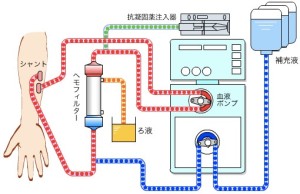
・持続的血液濾過透析(CHDF)
血液濾過は濾過圧をかけて溶媒を除去する方法で、血液透析と比べてβ2-ミクログロブリンなどの中分子物質の除去能が高いが、補充液を必要としコストが高い。
血液濾過透析は血液透析と血液濾過を組み合わせて行う方法のことで、小〜中分子物質の除去が可能となる。
”持続的”血液濾過透析は透析速度を緩徐にすることで循環動態への影響を減らす方法で、全身管理を必要とする集中治療室などで用いられる。
source(血液浄化療法イラスト2点):腎臓の働き|透析について詳しく知る|扶桑薬品工業株式会社
・血漿交換(PE)
血漿成分を取り除き、同量の血液製剤を補充する。血液製剤を必要としコストがかかるのが欠点なため、二次分離機をつかってアルブミンなどの有効成分を体内へ戻す二重膜濾過法も試みられている。
・血液/血漿吸着療法
エンドトキシン(敗血症)、自己抗体(重症筋無力症/天疱瘡)などをカラムに吸着して取り除く。血液のまま吸着する方式と、血漿だけ分離させてから吸着させる方式とがあるがいずれも補充液は不要。
不均衡症候群
血液透析の導入期に多い合併症。急速な除水や溶質除去により脳浮腫をきたす。血液-脳関門では物質の通過が遅いため、透析中に脳浸透圧が血漿浸透圧より高くなるのが原因。
腎移植
腎移植には生体腎移植と献腎移植(脳死・心臓死)があるが、日本では生体腎移植が8割以上を占める。
末期腎不全に対して良い適応となる治療法だが、巣状分節性糸球体硬化症(FSGS)や膜性増殖性腎炎(MPGN)、IgA腎症は移植腎に再発することがある。
なお移植腎は元の腎の位置に移植するわけではなく、腸骨窩後腹膜腔に移植される。
拒絶反応
- 超急性:移植後24時間以内。発生した場合は移植臓器の摘出を行う
- 急性:移植後1週間〜3ヶ月。免疫抑制薬が有効
- 慢性:移植後3ヶ月〜。免疫抑制薬は効きづらく、腎保護療法が主体となる
超急性拒絶反応はレシピエントの持つ既存抗体によるとされ、生体腎移植で処置が出来る場合は抗体除去療法により抗体を除去してから移植を行う。またレシピエントがドナーに対するHLA抗体をもつ場合は移植を行わないなど、予防策が重要となる。
急性拒絶反応は細胞性免疫によるものであるため、T細胞の働きを抑制するステロイドパルスや免疫抑制剤が有効。
適応条件
レシピエントがドナーに対するHLA抗体をもつ場合(リンパ球直接交叉試験陽性)は移植が行えない。
生体腎移植ではレシピエントに抗体産生抑制のため抗体除去療法・リツキシマブ投与・移植前からの免疫抑制剤投与などを行って手術に望むことが可能なため、ABO不適合であっても移植が行える。一方献腎移植ではABO血液型が一致もしくは適合である必要がある。
※拒絶反応と適応条件まとめ
超急性拒絶反応はレシピエントの持つ抗体が原因→抗血液型抗体に関しては事前処置で除去できる(だから生体移植は可能)だが、HLA抗体はどうしようもないので移植しない。