今週の勉強内容
今日で今週も終わりなので、今週の勉強内容を振り返ってみました。
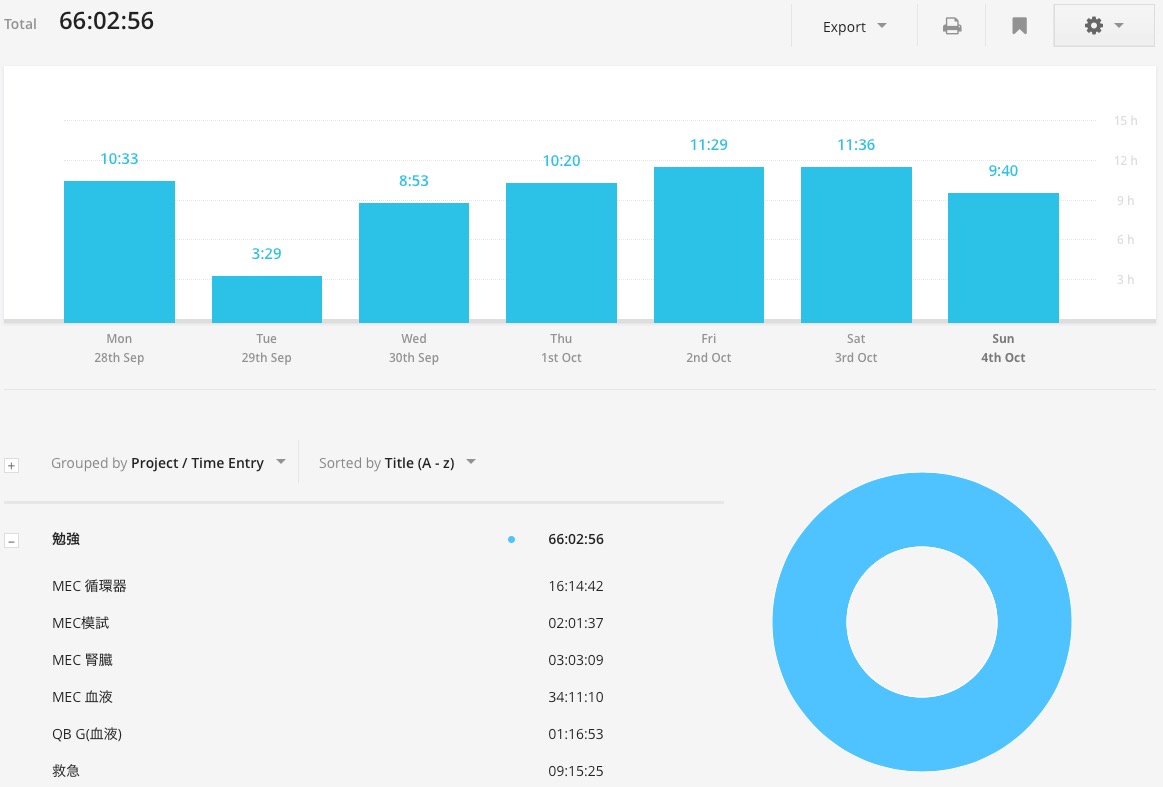
勉強時間は66時間だったので先週(64時間)より微増。
勉強内容としては内科の卒試に備えてMECの”臓器別完成講座”のテキストの復習を始めたわけですが…(現在血液のみ終了)ここ数日の進行具合を考えると、想定以上に時間がかかることが判明しつつありますね。もっと適当にやった方がよいかもしれません
今日の勉強内容
今日もMEC循環器の復習を続け、虚血性心疾患について勉強。
当たり前ですがかなり(診断や治療が)幅広い疾患のため、正直全然進まなかったというのが正直なところ。まあ今日で何とかこのブロックを終わらせることができた、と前向きに考えましょう。最高の最低限というやつかもしれない
以下は今日の勉強ノート
§3 虚血性心疾患
心臓を栄養する冠動脈が何らかの原因で狭窄・閉塞することにより、心筋虚血を来す疾患群。ACS(急性冠動脈症候群)や労作性狭心症、冠攣縮性狭心症(異型)が含まれる。
ACSとは、これまで労作性狭心症・急性心筋梗塞(AMI)と呼ばれてきた同一疾患スペクトル上の疾患を包括した概念。以下の3つを含む
- STEMI(ST上昇型心筋梗塞):心電図上でSTが上昇している
- NSTEMI(非ST上昇型心筋梗塞):心電図でST低下をみとめるがSTが上昇している誘導はないが、心筋バイオマーカー(トロポニンTなど)が上昇している。
- 不安定狭心症:心電図でST低下をみとめ、心筋バイオマーカーの上昇はない。
※”労作時に”STが低下する場合は労作性狭心症。
冠危険因子
高血圧・脂質異常症・家族歴・喫煙・糖尿病・慢性腎臓病・男性・加齢
※飲酒は含まれていない
検査
発症後最も早期に上昇するのは白血球。特異度は低いが、心筋梗塞が疑わしい時にWBCが上昇していれば補助的な所見として有用。発症4時間〜は心筋トロポニンTが感度・特異度共に最も高い
CK-MBは診断における感度・特異度では心筋トロポニンTに劣るが、その最大値は梗塞巣の大きさを反映し予後の指標となりえる。
心電図
STの低下は心内膜の虚血を示唆し、STの上昇は心筋全層の虚血(≒心筋梗塞)を示唆する所見。なお心筋梗塞におけるST上昇は梗塞部位を反映するが、労作性狭心症で出現するST低下は狭窄部位を反映せず、多くの場合V4〜V6でST低下が認められる。
・心筋梗塞における心電図所見
- ST上昇:心筋梗塞後早期から認め、1週間ほどで消失する(消失していなかったら心室瘤を考える)。救急現場では最も信頼性が高い
- 陰性T波:発症後2〜3日して出現する。
- 異常Q波:発症後数時間〜数日で出現。通常消失しないため、陳旧性心筋梗塞の診断に有効。
虚血の評価に用いられる検査にはFFR・シンチグラフィなどの生理的検査や、CAG(冠動脈造影)・冠動脈CTなどの解剖学的検査がある。
FFR(fractional flow reserve)
カテーテルを用いて、冠動脈狭窄の前後で血液量や圧を測定することで狭窄の程度の客観的評価ができる。CAG(冠動脈造影)よりも客観的な指標とされる。
シンチグラフィ
・テクネシウム(99Tc):運動負荷やアデノシン負荷により心筋の酸素需要を増やした際、正常心筋では血流が増加するが、狭窄している心筋では冠血流予備能が低く血流が増加しないため相対的に虚血に陥ってみえる。
・グルコース(18F-FDG):心筋梗塞後に行うシンチグラフィ。完全に壊死している心筋では取り込みが行われないが、一時的に機能が低下している心筋(気絶心筋)では取り込みが行われる。言い方を変えると再灌流療法によって救済できた心筋の範囲が解る。
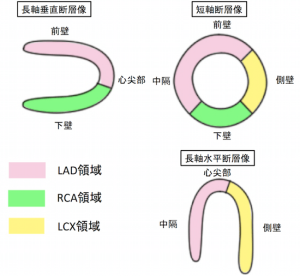
※シンチグラフィと心筋の部位との関係
source:心筋シンチグラフィの読影の仕方(支配血管と部位の関係) | 遠隔画像診断UP TO DATE
治療
ACS、とくにSTEMIの場合は術後早期の経皮的冠動脈インターベンション(PCI)が重要。病院到着後のPCI施行時間(door- to balloon time)を90分以内にすることが望ましいとされる。
労作性狭心症では酸素需要を減らすためにβブロッカーやCa拮抗薬が用いられる。硝酸薬は血管(静脈)を拡張させ、心への前負荷を減らす働きがある。血栓形成を抑制するために抗血栓薬(抗血小板薬や抗凝固薬)も投与する。
DAPT(抗血小板薬2剤併用療法)
ステントを用いたPCI後にはステント血栓症が生じるリスクがあるため、抗血小板薬であるアスピリン(ATⅢを活性化させる)とクロピドグレル(血小板凝集作用を持つADPの拮抗薬)の2剤を併用する必要がある。とくにPCIにDES(ドラッグ溶出性ステント)を用いた場合は長期間の服用が必要となる。
右室梗塞
右室梗塞の場合は肺うっ血は生じないが、肺循環からの前負荷減少のため左室からの心拍出量低下が生じる。このような場合は他の心筋梗塞と異なり、大量補液により左室前負荷を上昇させる戦略がとられる。
心筋梗塞の合併症
急性期合併症(24時間以内)
- 心室性不整脈
- 急性心膜炎
- 急性心不全
早期合併症(〜数週間)
- 心室中隔穿孔(VSD様)・乳頭筋/腱索断裂(MR様)←新規心雑音の出現に注意する
- 心破裂
心室中隔穿孔はLAD梗塞で、乳頭筋断裂はRCA梗塞で多いとされる。これらの機械的合併症は緊急開胸手術の適応となる
晩期合併症(数ヶ月)
心室瘤・Dressler症候群(心外膜炎)
異型狭心症
血管内皮細胞の障害により、NOの産生が低下する。副交感神経が優位になる朝、アセチルコリンの働きで血管平滑筋が収縮した場合にNO不足により冠動脈の狭窄・虚血が出現する。
治療
異型狭心症では血管平滑筋のCaイオンに対する感受性が高まっているともされ、治療にはCa拮抗薬が有効。
βブロッカーの単独投与は相対的なα優位を引き起こし、血管を収縮させてしまうことから好ましくない。
※褐色細胞腫でβブロッカー単独投与がダメなのと同様の理由