日本皮膚科学会 皮膚科専門医試験 令和1(2019)年度の解答解説を作成しました
見出しから各問題へ飛べます
誤字脱字ご意見などあればコメント・右のフォーム・Twitterなどでご連絡ください
- 問題出典:試験問題(過去問題) |公益社団法人日本皮膚科学会
- 参考文献:あたらしい皮膚科学 第3版、皮膚科学(マイナー) 第10版でカッコ内は選択肢番号、その他は問題末に各自記載
※本記事で参考にしたのは皮膚科学 第10版ですが、11版が出ているので上記リンクは新版です
2019年度 選択問題1〜30の解答・解説は下記
-

-
令和1年度(2019年度) 皮膚科専門医試験 過去問 解答解説 選択問題1〜30
続きを見る
見出し
- 1 令和1年度(2019年度) 皮膚科専門医試験 過去問 解答解説 選択問題31〜60
- 1.1 選択問題31:解答 4
- 1.2 選択問題32:解答 4
- 1.3 選択問題33:解答 1
- 1.4 選択問題34:解答 1, 2, 4
- 1.5 選択問題35:解答 1, 4
- 1.6 選択問題36:解答 5
- 1.7 選択問題37:解答 3
- 1.8 選択問題38:解答 4
- 1.9 選択問題39:解答 4
- 1.10 選択問題40:解答 1, 5
- 1.11 選択問題41:解答 5
- 1.12 選択問題42:解答 3
- 1.13 選択問題43:解答 5
- 1.14 選択問題44:解答 3
- 1.15 選択問題45:解答 3
- 1.16 選択問題46:解答 2
- 1.17 選択問題47:解答 2, 3, 5
- 1.18 選択問題48:解答 5
- 1.19 選択問題49:解答 3
- 1.20 選択問題50:解答 2, 3
- 1.21 選択問題51:解答 4
- 1.22 選択問題52:解答 1
- 1.23 選択問題53:解答 1, 3
- 1.24 選択問題54:解答 4
- 1.25 選択問題55:解答 2
- 1.26 選択問題56:解答 5
- 1.27 選択問題57:解答 2, 5
- 1.28 選択問題58:解答 1
- 1.29 選択問題59:解答 1, 2, 4
- 1.30 選択問題60:解答 3
令和1年度(2019年度) 皮膚科専門医試験 過去問 解答解説 選択問題31〜60
選択問題31:解答 4
貨幣状湿疹のダーモスコピー所見を問う問題
ダーモスコピーでみる湿疹病変は落屑が黄色に見えるので、shiny yellow clods(光輝性黄色塊)と呼ばれる→4
一方尋常性乾癬での鱗屑は白色に見える
- ① 日光角化症:紅色の背景のなかで、毛包部が白く抜けるstrawberry patternが見られる(毛包部で不全角化がみられないpink and blue signの組織像と一致)
- ② Bowen病:不規則な血管拡張と、白色の鱗屑領域(錯角化に相当)が特徴
- ③ 汗孔腫:淡黄白色の網状構造と、点状血管が特徴。Glomerular vessels(糸球体状血管)やヘアピン状血管と呼ばれる
- ④ 貨幣状湿疹:黄色の鱗屑が目立つ
- ⑤ 尋常性乾癬:真皮乳頭部で拡張した毛細血管と、白色の鱗屑がみられる
- 参考書籍:あたらしい皮膚科学 第3版 p62(1)
- 参考書籍:ダーモスコピー 超簡単ガイド 改訂第2版 p182(2)/190(3)/112(5)
※尋常性乾癬の画像は本問と同一(反転されている) - 参考文献:yellow clods sign 皮膚病診療 36巻13号 p85
関連問題
- 2022 選択62 / 2019 選択80 / 2018 選択76 / 2016 選択72 (エクリン汗孔腫のダーモスコピー)
- 2019 記述19 / 2015 選択70 / 2013 選択68 (日光角化症のダーモスコピーと組織)
- 2020 選択74 (尋常性乾癬のダーモスコピー)
※日光角化症は2015 選択70と、エクリン汗孔腫は2018 選択76と同一の画像が使用されている
選択問題32:解答 4
鼻背部は三叉神経第1枝(Ⅴ1)が単独支配しているため、同部位に病変がある場合はⅤ1領域である角結膜炎に注意が必要(Hutchinson徴候)→4
一方鼻の先端(鼻尖部)はⅤ1およびⅤ2の双方から支配されており、この部位の皮疹ではⅤ1領域病変かどうか判断できない
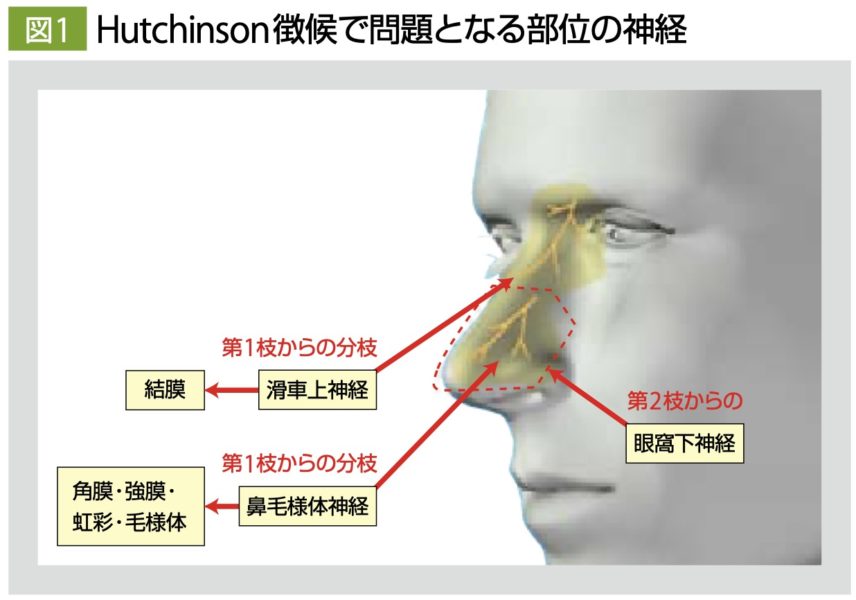
https://www.maruho.co.jp/medical/pdf/famvir/seminars/07.pdfより
なお先天梅毒や爪部悪性黒色腫でも同様の名前の徴候がある(発見者は同一人物)
- 参考書籍:あたらしい皮膚科学 第3版 p492
関連問題
選択問題33:解答 1
麻疹の出席停止期間は解熱後3日間→1
学校感染症の出席停止期間まとめは下記
-

-
感染症の出席停止期間 学校保健安全法 【プールの可否】
続きを見る
関連問題:近年1問/年は出題あり、上記カード参照
- 参考:新・皮膚科セミナリウム 保健所・学校における感染症対策:学校感染症および関連疾患について 日皮会誌:129(7), 1477-1494, 2019
選択問題34:解答 1, 2, 4
EBウイルスが関連する疾患を問う問題
慢性活動性EBウイルス感染症(CAEBV)
本来はB細胞に感染し、一過性の症状(伝染性単核症)を引き起こして治癒するEBウイルスがNK/T細胞に持続感染することで生じる
伝染性単核症様の症状を繰り返し、一部で蚊刺過敏症(NK細胞)や種痘様水疱症(T細胞)を合併する
経過中に血球貪食症候群や悪性リンパ腫を合併する予後不良の疾患
- 1. 蚊刺過敏症:虫刺部に潰瘍壊死などの強い局所反応や発熱・肝脾腫がみられる
- 2. 種痘様水疱症:小児期発症の慢性光線過敏症で、露光部に水疱をきたす。皮疹部からEBウイルスが検出される
- 3. ブラジル天疱瘡:ブユ唾液中に含まれるLJM11タンパクに反応して産生される自己抗体が、デスモグレイン1※と交差反応をきたし生じる水疱症
- 4. 口腔毛状白板症:EBウイルスによる日和見感染症で、口腔内とくに両側舌縁で白色局面がみられる
- 5. Gibertバラ色粃糠疹:HHV-6/7の再活性化と関連するとされ、春と秋に多い。体幹部から近位四肢で鱗屑を伴う紅斑が多発する
※デスモグレイン1は落葉状天疱瘡の原因分子
- 参考書籍:あたらしい皮膚科学 第3版 p562(1)/234(2)/255(3)/452(4)/295(5)
- 参考書籍:皮膚科学 第10版 p764/268(2)/306(3)/600(4)/383(5)
- 参考文献:慢性活動性EBウイルス感染症とその類縁疾患の診療ガイドライン 2016
関連問題
選択問題35:解答 1, 4
帯状疱疹ワクチンについての一般問題
帯状疱疹ワクチン(生ワクチン)と不活化ワクチンとの比較は下記
-

-
帯状疱疹ワクチン 生ワクチンと不活化ワクチンの比較
続きを見る
- 1. 接種年齢:生ワクチン・不活化ワクチンいずれも50歳以上が対象→○
- 2. 摂取回数:生ワクチンは1回接種、不活化ワクチンは2回接種。小児で水痘に対する予防接種として行う場合は生ワクチンで、2回の接種が必要
- 3・4. 免疫誘導:いずれも細胞性免疫を誘導する。水痘免疫はT細胞が主体(∴T細胞が減少するHIV/AIDSやDiGeorge症候群で発症しやすい)
- 5. 免疫抑制患者:生ワクチンは接種不可、不活化ワクチンは接種可※
※不活化ワクチンは生物学的製剤やJAK阻害薬を使用中でも接種可能。とくにJAK阻害薬は帯状疱疹の発症率が高まるため有用
関連問題
- 2022 選択11 (JAK阻害薬内服とワクチン)
- 2017 選択27 (水痘ワクチンについて)
選択問題36:解答 5
黒色真菌症の原因菌を問う問題
メラニン色素を産生するため培地で暗色に見える真菌を黒色真菌と呼び、黒色分芽菌症と黒色菌糸症に分かれる。両者はsclerotic cell(muriform cell)と呼ばれる褐色で隔壁を持つ大型細胞の有無で分類されることが一般的
| 黒色真菌症 | sclerotic cell | 原因真菌 |
| 黒色分芽菌症 (クロモミコーシス※) |
+ | Fonsecaea monophora* |
| 黒色菌糸症 (フェオヒフォミコーシス) |
- | Exophilala属菌* |
※黒色分芽菌症は”クロモブラストミコーシス”と呼ばれることもある
*Fonsecaea monophoraはかつてF. pedrosoiと呼ばれていたが、分類見直しで名称が変更となった
*Exophiala属菌にはE. jeanselmei, E. xenobiotica, E. dermatitidisなどがある
- 1. Candida tropicalis:カンジダ症の原因(Candida albicansが最多)
- 2. Coccidioides immitis:コクシジオイデス症の原因。吸入により肺に原発し、血行性に頚部や顔面で病変を生じる
- 3. Microsporum gypseum:主に土壌から感染し、ケルスス禿瘡の原因となる
- 4. Sporothrix globosa*:スポロトリコーシスの原因となる二相性真菌。組織学的に肉芽腫や星状体(asteroid body)を認める
- 5. Exophiala spp:黒色菌糸症(フェオヒフォミコーシス)の原因
*S. globosaはかつてS. schenkiiとされていたが、再分類により名称が変更となった
- 参考書籍:あたらしい皮膚科学 第3版 p543(5)/537(1)/545(2)/532(3)/541(4)
- 参考書籍:皮膚科学 第10版 p880(5)/865(1)/886(2)/862(3)/875(4)
関連問題
選択問題37:解答 3
足白癬や爪白癬の治療に関する問題
イトラコナゾール(イトリゾール®)内服パルス療法は爪白癬にのみ適応がある→3
- 1・2. ラブコナゾール(ネイリン®):適応は爪白癬のみで、催奇形性があり投与終了後3ヶ月は避妊が必要
- 3. イトラコナゾール内服パルス療法※は爪白癬にのみ適応で、爪白癬以外の治療では連日内服する
- 4. 足白癬においてテルビナフィン耐性菌の報告が一部であるが、まだまだ一般的ではない→△
- 5. 頭部白癬を含む有毛部病変では外用薬により毛包閉塞をきたす/毛根部に菌が存在するため、原則として内服加療を行う
※内服パルス療法:「400mg(8錠)/日を1週間内服後、3週間休薬」を1クールとして3クール行う
- 参考書籍:あたらしい皮膚科学 第3版 p533(5)
- 参考書籍:皮膚科学 第10版 p852(5)
- 選択肢1・2の参考:ネイリン® 添付文書
- 選択肢3の参考:イトリゾール® 添付文書
- 選択肢4の参考:テルビナフィン耐性白癬菌 臨床皮膚科 最近のトピックス2021 75巻5号 p142-144
選択肢4について、テルビナフィン耐性足白癬の報告は2018年以降複数件あるが、選択肢3と比べて相対的に間違い選択肢と考える
関連問題
選択問題38:解答 4
真菌は酵母型と菌糸型に分かれるが、条件によって双方の形態をとるのが二相性真菌
代表例はスポロトリコーシスの原因となるSporothrix schenckii(S. globosa)やカンジダ→4
このためS. schenckiiはスライドカルチャーにおいて菌糸と花弁状胞子が見られるという特徴をもつ
- 1. クロモミコーシス(黒色分芽菌症):酵母型真菌(Fonsecaes属菌等)が原因
- 2. クリプトコッカス症:酵母型真菌Cryptococcus neoformansが原因で、墨汁染色(黒)やムチカルミン染色(赤)で染まる莢膜を有するのが特徴
- 3. フェオヒフォミコーシス(黒色菌糸症):菌糸型真菌(Exophiala spp等)が原因
- 4. スポロトリコーシス:二相性真菌が原因で、25〜30℃では菌糸型、35〜37℃では酵母型をとる
- 5. 足白癬:菌糸型真菌Tricophyton rubrumが原因として最多、2番目はT. mentagrophytes※
※分類見直しの結果、T. mentagrophytesは現在T. interdigitaleと呼ばれている
- 参考書籍:あたらしい皮膚科学 第3版 p541(4)/542(1)/544(2)/543(3)/533(5)
- 参考書籍:皮膚科学 第10版 p875(4)/878(1)/881(2)/880(3)/855(5)
関連問題
選択問題39:解答 4
シクロフォスファミド内服中の免疫不全患者において、右手背で腫瘤を形成している
培養検査で黒色のコロニーが形成され、スライドカルチャーで糸状菌の増生を認めることから黒色菌糸症(フェオヒフォミコーシス)の診断→4
- 1. クロモミコーシス(黒色分芽菌症):sclerotic cell(muriform cell)と呼ばれる隔壁を持つ大型胞子が見られ、菌糸は見られない
- 2. プロトテコーシス:藻類の一種。臨床的には疣状結節、組織学的には肉芽腫病変がみられる
- 3. パラコクシジオイデス症:吸入感染で肺病変を形成し、その後肉芽腫をきたす。操舵輪(marin pilot's wheel)状と呼ばれる発芽を伴う芽胞が特徴
- 4 フェオヒフォミコーシス(黒色菌糸症):黒色真菌であるがsclerotic cellを認めず、菌糸成分が見られるもの
- 5. スポロトリコーシス:土中に存在し前腕等露出部から侵入する。組織学的に肉芽腫やエオジン好染のasteroid bodyが見られ、スライドカルチャーでの花弁状胞子(下記)が特徴
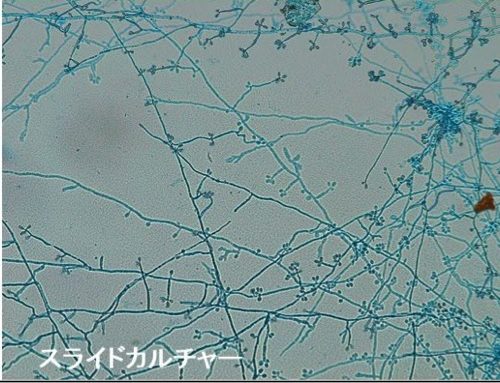
- 参考書籍:あたらしい皮膚科学 第3版 p543(1・4)/545(2)/544(3)/542(5)
- 参考書籍:皮膚科学 第10版 p880(4)/879(1)/884(2)/886(3)/875(5)
- 選択肢5の参考および図引用:マルホ皮膚科セミナー スポロトリコーシスについて -疫学・診断・治療-
関連問題
選択問題40:解答 1, 5
生魚摂取により壊死性筋膜炎の原因となるグラム陰性桿菌はAeromonas hydrophilaやVibrio vulnificus →1, 5
- 1. Aromonas hydrophila:グラム陰性桿菌で水のある環境(淡水)に存在。とくに肝硬変など基礎疾患のある患者で、壊死性軟部組織感染症の原因
- 2. Bacillus cereus(セレウス菌):グラム陽性桿菌で、主に食中毒の原因
- 3. Clostridium perfringens(ウェルシュ菌):嫌気性のグラム陽性桿菌で、ガス壊疽の原因となる。芽胞を形成し食中毒の原因
- 4. Listeria monocytogenes(リステリア菌):グラム陽性桿菌で、セフェム系無効のため新生児髄膜炎の起因菌として重要
- 5. Vibrio vulnificus:好塩性グラム陰性桿菌で、海水中に存在。魚介類の経口摂取や創部からの侵入により、肝硬変患者で急速に進行する壊死性筋膜炎をきたす
グラム染色と細菌(皮膚科関連)
グラム陰性桿菌は多数あるため、その他を把握する
| グラム染色と細菌 (主に皮膚科関連) |
球菌 | 桿菌 |
| グラム陽性 | Staphylocuccus属(ブドウ球菌)
Streptococcus属(レンサ球菌) |
Bacillus属(炭疽菌やセレウス菌, 好気性)
Clostridium属(ウェルシュ菌やボツリヌス菌, 嫌気性) Listeria monocytogenes |
| グラム陰性 | Neiserria属(髄膜炎菌・淋菌)
Moraxella catarrhalis |
大腸菌・腸内細菌等多数 |
- 参考書籍:あたらしい皮膚科学 第3版 p525(5)/528(3)
- 参考書籍:皮膚科学 第10版 p814-815(1・5)/813(3)
- 選択肢2の参考:国立感染症研究所 セレウス菌感染症とは
- 選択肢4の参考:国立感染症研究所 リステリア・モノサイトゲネス感染症とは
選択問題41:解答 5
抗結核薬の副作用を問う問題
- 1. イソニアジド(INH):末梢神経障害(予防のためビタミンB6を併用)や肝障害、SLE様症状(発熱、紅斑、筋肉痛、関節痛等)が副作用
- 2. ピラジナミド(PZA):高尿酸血症・肝障害・関節痛が副作用
- 3. リファンピシン(RFP):肝障害・胃腸障害・偽膜性腸炎が副作用で、尿の赤色化をきたす。CYP3A4誘導のため併用禁忌が多い
- 4. ストレプトマイシン(SM):腎障害・第8脳神経障害(難聴・めまい)
- 5. パラアミノサリチル酸(PAS):胃腸障害・アレルギー症状(発熱/発疹)が副作用。SLE様症状はINH→✗
その他、エタンブトール(EB)の視神経障害(球後視神経炎)も重要な副作用
結核の初回標準治療ではINH + RFP + PZA + EB or SMの4剤併用療法を2ヶ月間、その後INH + RFPを4ヶ月間内服する
PASは2nd-lineで用いられる薬剤
- 参考書籍:あたらしい皮膚科学 第3版 p547(1)
- 参考書籍:皮膚科学 第10版 p831-832(1・2・3)
- 参考文献:日本結核・非結核性抗酸菌症学会 結核症の基礎知識 改訂第5版 Ⅲ 結核の治療 p106-107
- 選択肢1の参考:イスコチン® 添付文書
選択問題42:解答 3
皮膚感染症に関する一般問題
Panton Valentine Leukocidin(PVL)毒素は市中関連型MRSAが産生する→3
トキシックショック症候群とトキシックショック様症候群
| トキシックショック症候群※ | トキシックショック様症候群 | |
| 原因菌 | 黄色ブドウ球菌(大部分はMRSA) | A群β溶連菌 |
| 原因毒素(外毒素) | TSST-1 | SPE-A, SPE-C |
| 死亡率 | 5%以下 | 30〜70% |
※タンポンの不適切利用が原因として有名
これらの外毒素はスーパー抗原と呼ばれ抗原を介することなくT細胞の異常活性化を引き起こし、強い炎症反応(サイトカインストーム)をきたす
外毒素が原因のため、血液培養は陰性でもよい
- 1. トキシックショック症候群の原因は"黄色ブドウ球菌"の外毒素。トキシックショック"様"症候群はA群β溶連菌
- 2. ブルーリ潰瘍:非結核性抗酸菌のMycobacterium ulceransが原因。毒素マイコラクトンにより組織壊死を起こすが、神経も障害され無痛性であることが特徴
- 3. PVLは主に市中関連型MRSAが産生し、白血球破壊作用を持ち再発性のせつ・せつ腫症と深く関連する
- 4. 壊死性筋膜炎は早期治療が重要なため、empiric(経験的)に治療を開始し菌種同定後de-escalationを行う
- 5. トキシックショック様症候群のほうが、トキシック症候群より予後不良
- 参考書籍:あたらしい皮膚科学 第3版 p524(1・5)
- 参考書籍:皮膚科学 第10版 p808(1)/810(5)
- 選択肢3の参考:新・皮膚科セミナリウム 毒素関連皮膚細菌感染症 日皮会誌:130(11), 2367-2372, 2020
- 選択肢2の参考:国立感染症研究所 ブルーリ潰瘍とは
関連問題
選択問題43:解答 5
図8aでは左右対称性の軽度隆起した紅斑局面がみられ、図8bでは赤く染まる桿菌を多数認めることからハンセン病の診断
ハンセン病
抗酸菌であるMycobacterium lepraeによる慢性感染症で、皮膚と末梢神経に症状をきたす
M.lepraeは培養できないため、スメア法で抗酸菌を確認し診断する
数によって少菌型(PB)・多菌型(MB)に分けられる
| ハンセン病 病型分類 | 少菌型 | 多菌型 |
| らい菌 | 少数/発見しがたい | 多数 |
| 皮疹の数・性状 | 少数・大型 | 多数・小型 |
| 皮疹の分布 | 左右非対称 | 左右対称 |
| 知覚異常 | 高度 | 軽度/正常 |
| 病理所見 | 類上皮細胞性肉芽腫 (変性した組織球) 周囲に多数のリンパ球浸潤 |
組織球性肉芽腫 リンパ球浸潤は少ない |
生体の免疫反応が残っており炎症反応が強いのが少菌型(→菌は除去される)、免疫反応が弱く炎症に乏しいのが多菌型
治療:リファンピシン(RFP)・ダプソン(DDS)・クロファジミン(CLF)を用いた多剤併用療法が行われる
- 1. ハンセン病で障害されるのは皮膚と"末梢"神経であり中枢神経ではない
- 2. 治療はダプソン(DDS)やリファンピシン(RFP)を含む多剤併用療法が行われる(∵増殖速度が遅いため単剤では薬剤耐性菌が生じる)
- 3. らい菌(Mycobacterium leprae)は通常培地で発育不可のため、皮膚スメア検査や生検組織の抗酸菌染色で診断する
- 4. 日本での新規発症患者は10名/年程度で、多くは在日外国人
- 5. 多菌型の皮疹や神経症状は左右対称性(少菌型は非対称)→○
- 参考書籍:あたらしい皮膚科学 第3版 p553-555
- 参考書籍:皮膚科学 第10版 p834-841
- 参考:新・皮膚科セミナリウム 抗酸菌感染症 日皮会誌:130(11), 2347-2354, 2020 ※写真図4が本問図8aと同一
- 参考:新・皮膚科セミナリウム ハンセン病 日皮会誌:124(1), 5-12, 2014 ※写真図4が本問図8bと同一
関連問題
- 2021 選択35 / 2020 選択33 / 2013 選択30 / 2010 選択79 (らい菌は培養不可)
- 2020 選択33 / 2012 選択28 / 2009 選択25 (年間発症者数)
- 2016 選択24 / 2010 選択21 (多菌型と少菌型の違い)
選択問題44:解答 3
図9の写真は胴体が太くケジラミを示している
ケジラミは通常性行為で感染するが、眉毛や睫毛(本例)に寄生することもある→3

参考サイトより引用
※アタマジラミとコロモジラミは外見だけでは区別できない
※トコジラミ(南京虫)はカメムシの一種でシラミとは別
- 1・4. コロモジラミは不潔な環境の衣類で発生するため、ホームレスでの集団感染が問題となる
- 2. アタマジラミは学校などの共同生活により幼児〜学童間で流行する
- 3. ケジラミは主に陰毛に寄生し、性行為で感染するSTI*の一種
- 5. アタマジラミはピレスロイド(スミスリン®)抵抗性のものが沖縄県などで増加している。なおピレスロイド抵抗性にも有効なジメチコン製剤であるアースシラミとりローション®が近年発売された
*STI = sexually transmitted infection 性感染症
- 参考書籍:あたらしい皮膚科学 第3版 p563-564(1〜4)
- 参考書籍:皮膚科学 第10版 p897-898(1〜4)
- 参考・写真引用:誰にも聞けないシラミの話 | KINCHO
- 選択肢5の参考:新・皮膚科セミナリウム アタマジラミ症:世界の現状と日本の課題 日皮会誌:129(12), 2513-2517, 2019
関連:2009 選択26 (アタマジラミとケジラミ)
選択問題45:解答 3
図10はフタトゲチマダニを示しており、マダニ刺症に関する問題
忌避剤配合の虫除けスプレーが予防に用いられる→3
- 1. 感染予防のため自然脱落を待つことなく早期に、また周囲皮膚を含めて(∵口器が残ると異物肉芽腫となるため)虫体を切除する※
- 2. マダニ咬傷により糖鎖α-galへ感作され、交差反応で獣肉(牛・豚など4つ足動物)やセツキシマブ(抗がん剤)に対するアレルギー反応をきたすが鶏肉は交差反応を示さない。Bird-egg症候群では交差反応により卵黄や鶏肉にアレルギー反応を生じる
- 3. マダニ予防ではディート(ジエチルトルアミド)やイカリジンが用いられる
- 4. マダニのSFTSウイルス保有率はきわめて低いので、咬まれたとしても”感染する確率が高い”とは言えない
- 5. マダニは草むらに生息するため野外で刺される。イエダニはネズミが媒介し、家族性に膨疹や丘疹をきたす。非露出部の皮疹が特徴
※2022 記述4ではこのように切除されたマダニの病理組織像が出題されている
- 参考書籍:あたらしい皮膚科学 第3版 p566(1)/132(2)
- 参考書籍:皮膚科学 第10版 p890(1・3)/891(5)
- 選択肢2の参考:新・皮膚科セミナリウム 動物と経皮感作型食物アレルギー 日皮会誌:131(3), 491-497, 2021
- 選択肢4の参考:新・皮膚科セミナリウム ダニ媒介性感染症 日皮会誌:129(12), 2493-2501, 2019 のp2498
関連問題
選択問題46:解答 2
アナフィラキシーをきたす虫を問う問題
クマバチは温厚なハチであり、人を刺すことはめったに無い。また毒針を持たないので、アレルギー症状が出現することは稀→2
- 1. オオハリアリ:アリ刺症の原因となる代表的なアリで、毒針を有しアナフィラキシー症状を来すことがある
- 2. クマバチ:大型のハチだが、通常人を襲うことはなく刺されたとしても直後の疼痛のみ
- 3. トビズムカデ:オオムカデ属に属し、溶血性毒素を持つ。アナフィラキシー症状を生じることがある
- 4. ヒアリ:ソノレプシンと呼ばれるアルカロイドが毒成分で、アナフィラキシーをきたし得る。ハチ毒と交差反応を示しえる
- 5. ハチ:ミツバチ・アシナガバチ・スズメバチはアナフィラキシーを起こすハチの代表。ススメバチ-アシナガバチは交差反応もある
- 参考書籍:皮膚科学 第10版 p904(1・5)/905(3)
- 参考書籍:Dr.夏秋の臨床図鑑 虫と皮膚炎 p44(2)/48(1)/56(3)/42(5)
※新版が出たので下記リンクは新版 - 選択肢4の参考:ヒアリの特徴とヒアリ刺症の治療 臨床皮膚科 最近のトピックス2018 72巻5号 p166-168
関連:2021 選択41 (ヒアリについて)
選択問題47:解答 2, 3, 5
イベルメクチン(ストロメクトール®)の投与対象者に関する問題
疥癬虫のCl-チャネルに作用し疥癬治療薬ではフェノトリン(スミスリン®)ローションと並んで推奨度Aで第一選択薬だが、妊婦授乳婦や体重15kg未満の場合非推奨
- 1. ヒト母乳中への移行が報告されている
- 2. 高脂肪食により血中薬物濃度が上昇するおそれがあり、空腹時に投与することが望ましい
- 3. 妊婦への投与は安全性が確立していないので、投与すべきではない
- 4. 肝機能障害の副作用があり、肝障害患者では投与を控える/異常時の投与中止等対応が必要
- 5. 腎障害・透析患者であっても減量の必要はない
- 参考書籍:あたらしい皮膚科学 第3版 p566(4)
- 参考書籍:皮膚科学 第10版 p890(3・4)
- 選択肢4の参考:疥癬診療ガイドライン (第3版) 日皮会誌:125(11), 2023-2048, 2015
- その他選択肢の参考:ストロメクトール 添付文書
選択肢4は"減量"について添付文書等に具体的な記載(ex. ASTの値が基準値の3倍以上なら半量にする)はないが、肝障害時に投与中止と記載があり、中止は広義の減量に含まれるため間違い選択肢と考える
なお発売元のマルホHPでは「肝機能障害患者には、医師の慎重な判断のもとに投与を検討してください。また、肝機能障害が悪化した場合は次回の投与を中止してください。」と記載されている
関連問題(イベルメクチン)
- 2023 選択97 (空腹時投与)
- 2020 選択34 / 2018 選択32 / 2013 選択31 / 2009 選択48 (対象患者や用法用量)
- 2017 選択36 / 2016 選択25 (イベルメクチンの適応)
選択問題48:解答 5
梅毒の皮疹・粘膜疹(1〜2期)では血管内皮細胞の増殖と形質細胞やリンパ球の浸潤が見られる
梅毒特異性が高いのは形質細胞→5
なお3期梅毒では類上皮細胞肉芽腫がみられる
- 1. 好酸球:好酸球浸潤が特徴となる疾患に色素失調症やWells症候群がある
- 4. 肥満細胞:神経線維腫では肥満細胞浸潤が特徴
- 5. 形質細胞:梅毒の他、日光口唇炎や乳頭状汗管嚢胞腺腫でも浸潤がみられる
- 参考書籍:あたらしい皮膚科学 第3版 p559
- 参考書籍:皮膚科学 第10版 p923
選択問題49:解答 3
先天梅毒でみられる症状を問う問題
先天梅毒
梅毒は重篤な母子感染をきたすTORCH症候群に含まれる
先天梅毒では経胎盤感染が原因となり、第1期梅毒(梅毒が侵入する部位の症状)はなく第2期梅毒の症状から始まるので初期硬結はない→3
| 先天梅毒の症状 | 時期 | 症状 |
| 早期先天梅毒 | 生後6か月〜 | 第2期症状(梅毒性バラ疹・丘疹性梅毒・扁平コンジローマ等)
老人用顔貌 骨軟骨炎の疼痛による仮性麻痺 |
| 晩期先天梅毒 | 学童期・思春期 | 第3期症状(ゴム腫等の肉芽腫性病変)
Hutchinson3徴が顕著となる
|
- 1・2・5. 難聴・角膜炎・Hutchinson歯:Hutchinson3徴
- 3. 初期硬結:1期梅毒の症状であり、先天梅毒ではきたさない
- 4. 仮性麻痺:早期先天梅毒でみられる症状
- 参考書籍:あたらしい皮膚科学 第3版 p559
- 参考書籍:皮膚科学 第10版 p922
関連:2011 選択88 (Hutchinson徴候をきたす疾患)
選択問題50:解答 2, 3
HIVに関する一般問題
- 1. HIV新規感染者数は1998年のピーク時(280万人)より47%減少し、2020年は150万人/年となっている。国内はややピークアウトが遅かったが、2010年頃の1,200人/年をピークに2020年は750人/年まで減少している
- 2. CD4陽性細胞数と梅毒の罹患頻度に相関はなく、CD4数が高値でも梅毒に罹患する
- 3. HIVにはHIV-1とHIV-2があるが、HIV-2は西アフリカの限られた地域でのみ流行している。ともにRNAウイルスであり変異(薬剤耐性化)をきたしやすい
- HIV"抗体"検査が偽陰性となりうる空白期間(window period)は6〜8週間※
- 無症候期(感染後数ヶ月〜10年)もHIVウイルスの複製/CD4陽性細胞の破壊は生じているため、現在はHIVと診断されれば(CD4数の減少を待たず)すぐに治療を開始する*
※核酸増幅検査(NAT)や抗原・抗体を同時測定可能な第4世代の検査キットではより早く感染後2〜3週間程度で陽性となるため、6〜8週間経たないと全く診断ができないというわけではない
*以前はCD4陽性細胞数が一定以上まで減少してから治療を開始していた
- 参考書籍:あたらしい皮膚科学 第3版 p512(4)/510(5)
- 参考書籍:皮膚科学 第10版 p784(5)
- 選択肢1の参考:UNAIDS ファクトシート 2021(日本語訳)
- 選択肢2・3の参考:新・皮膚科セミナリウム 梅毒とHIV/AIDS 日皮会誌:127(7), 1523-1531, 2017
関連問題
選択問題51:解答 4
シェーグレン症候群において認められる皮膚症状を問う問題
多形皮膚萎縮(ポイキロデルマ)は慢性炎症疾患の終焉像であり、原因疾患は膠原病では皮膚筋炎がある。シェーグレン症候群は一般的ではない→4
シェーグレン症候群の症状
- 皮膚症状:環状紅斑・高ガンマグロブリン血症性紫斑(皮膚血管炎)・凍瘡様紅斑・虫刺症様紅斑
- 眼症状:眼球乾燥・眼瞼炎
- 口腔症状:口腔内乾燥・口角炎
とくに環状紅斑と皮膚血管炎はシェーグレン症候群に特徴的な皮膚病変としてガイドラインでも挙げられている(SSCQ4)
- 1・2・3. 眼瞼炎・凍瘡様紅斑・頬部環状紅斑:Sjögren症候群でみられる所見
- 4. 多形皮膚萎縮:シェーグレン症候群では典型的ではない
- 5. 下腿点状紫斑:シェーグレン症候群でみられる高γグロブリン血症性紫斑で、組織学的にleukocytoclastic vasculitisが見られる
多形皮膚萎縮(ポイキロデルマ)
皮膚萎縮・色素異常と毛細血管拡張症の混在する状態
様々な疾患の皮膚病変の終末像という側面があり、下記のような原因疾患がある
- 膠原病:皮膚筋炎, SLE, 強皮症
- リンパ腫:菌状息肉症
- 炎症性皮膚疾患:湿疹続発性紅皮症, 扁平苔癬
- 皮膚障害:慢性放射線皮膚炎, 慢性日光皮膚炎, 外傷性瘢痕
- 遺伝性疾患:色素性乾皮症, 先天性表皮水疱症, Rothmund-Thomson症候群
- 参考書籍:あたらしい皮膚科学 第3版 p212/75(4)
- 参考書籍:皮膚科学 第10版 p419/472(4)
関連問題
- 2015 選択58 / 2011 選択62 (多形皮膚萎縮がみられやすい疾患)
- 2023 選択86 / 2018 選択1 / 2013 選択32 / 2009 選択30 (シェーグレン症候群の症状や自己抗体)
選択問題52:解答 1
Chapel Hill分類では障害血管の太さや原疾患によって、血管炎が分類されている
この中で種々の血管を侵す血管炎として分類されているのはBehçet病とCogan症候群→1
Chapel Hill 血管炎分類
| 大型血管炎 | 高安動脈炎 | |
| 巨細胞性動脈炎 | ||
| 中型血管炎 | 結節性多発動脈炎(PAN) | |
| 川崎病 | ||
| 小型血管炎 | ANCA関連血管炎 | 顕微鏡的多発血管炎(MPA) |
| 多発血管炎性肉芽腫症(GPA) (Wegener肉芽腫症) |
||
| 好酸球性多発血管炎性肉芽腫症(EGPA) (Churg-Strauss症候群) |
||
| 免疫複合体性小型血管炎 | IgA血管炎 (Henoch-Schönlein) |
|
| クリオグロブリン血症性血管炎 | ||
| 低補体血症性蕁麻疹様血管炎 | ||
| 種々の血管を侵す血管炎 | Behçet病 | |
| Cogan症候群 | ||
| 単一臓器の血管炎 | 皮膚白血球破砕性血管炎 | |
| 皮膚動脈炎 | ||
| 全身疾患に続発する血管炎 | ループス血管炎 | |
| リウマトイド血管炎 | ||
| サルコイド血管炎 | ||
| 誘因の推定される続発性血管炎 | C型肝炎ウイルス関連クリオグロブリン血症性血管炎 | |
| 梅毒関連大血管炎 | ||
| 癌関連血管炎 | ||
上記より、本問の解答は以下
- 1. Behçet病:種々の血管を侵す血管炎
- 2. ループス血管炎:全身疾患に続発する血管炎
- 3. がん関連血管炎:誘因の推定される血管炎
- 4. 皮膚白血球破砕性血管炎:単一臓器の血管炎
- 5. クリオグロブリン血症性血管炎:免疫複合体性小型血管炎
- 参考:血管炎・血管障害診療ガイドライン2016年改訂版 日皮会誌:127(3), 299-415, 2017 の表2 (p302)
選択問題53:解答 1, 3
皮膚筋炎特異的抗体の多くは抗核抗体、つまり細胞の核に対する抗体
一部それ以外の細胞成分(細胞質)に対する抗体があり、本問はこれを問う問題:抗ARS抗体、抗MDA5抗体→1, 3
「間質性肺炎が特徴なものは抗核抗体陰性」と考えるとわかりやすい
これらの自己抗体では抗核抗体が陰性となる(=スクリーニングで見逃される恐れがある)ため注意が必要
皮膚筋炎と自己抗体 症状
| 自己抗体 | 種類 | 皮膚以外の臨床的特徴 | 皮膚症状 |
| 抗ARS抗体 (ARS:アミノアシルtRNA合成酵素)※Jo-1, PL-7等8種類の総称 |
抗細胞質抗体 | 慢性進行性間質性肺炎 | 機械工の手(mechanic's hand)
:母指尺側と示指橈側の角化性病変 |
| 抗MDA5抗体 (抗CADM-140抗体) |
抗細胞質抗体 (RIG-I様受容体) |
急速進行性間質性肺炎
筋炎症状に乏しい |
逆ゴットロン徴候・紫紅色斑 |
| 抗TIF1-γ抗体 | 抗核抗体 | 悪性腫瘍(成人例のみ)・嚥下障害
間質性肺炎合併は少ない |
びらん・潰瘍化し浮腫や水疱を伴う |
| 抗NXP-2抗体 (抗MJ抗体) |
抗核抗体 (抗体価は低い) |
小児皮膚筋炎 | 皮下・筋肉内の石灰化 |
| 抗Mi-2抗体 | 抗核抗体 (高力価) |
古典的皮膚筋炎(CK高値・強い筋炎症状)
間質性肺炎合併は少ない |
|
-

-
皮膚筋炎 自己抗体と臨床症状 まとめ
続きを見る
- 1. 抗ARS抗体:「機械工の手」を特徴とし、慢性進行性間質性肺炎を伴う。ARS = 抗アミノアシルtRNA合成酵素であり、抗核抗体は陰性
- 2. 抗Mi-2抗体:CK高値で筋炎症状が強いという特徴を持つ。抗核抗体は強陽性となる
- 3. 抗MDA5抗体:筋炎症状に乏しいものの、急速進行性間質性肺炎を合併する。抗細胞質抗体であり、抗核抗体は陰性
- 4. 抗TIF1-γ抗体:成人例で内蔵悪性腫瘍を合併しやすく、嚥下障害を伴うことが多い。抗核抗体陽性
- 5. 抗NXP-2抗体(抗MJ抗体):小児皮膚筋炎で陽性率が高く、皮下や筋肉内の石灰化が特徴となる。抗核抗体陽性
- 参考書籍:あたらしい皮膚科学 第3版 p207-208
- 参考書籍:皮膚科学 第10版 p398-401
- 表およびその他選択肢の参考:新・皮膚科セミナリウム 筋炎特異抗体別サブグループ分類による皮膚筋炎の診断・治療方針のパラダイムシフト 日皮会誌:130(12), 2535-2541, 2020 ※抗MDA5抗体で抗核抗体が高力価となっているが、この点は誤り
- 参考:膠原病における自己抗体検査の活用法 日本内科学会雑誌 107巻3号p470-475
関連:皮膚筋炎と自己抗体の関連は頻出, 関連問題は上記カードを参照
選択問題54:解答 4
鼠径リンパ節郭清において重要な、大腿三角を構成する要素は下記3つ→4
- 長内転筋(ちょう)
- 縫工筋(ほう)
- 鼠径靭帯(けい)
同部位には大腿動静脈と神経が走行(内側からVANの順)し、スカルパ三角と呼ばれる
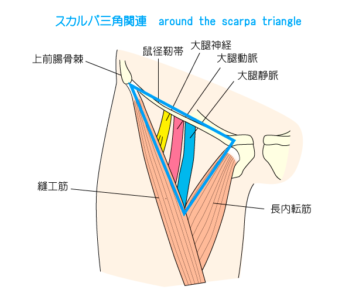
参考サイトより引用
- 参考:皮膚悪性腫瘍ガイドライン第3版 メラノーマ診療ガイドライン 2019 日皮会誌:129(9), 1759-1843, 2019のp1790-1791
- 図引用:『スカルパ三角(大腿三角)』とは? 「構成・通るモノ・触診方法」も解説するよ
選択問題55:解答 2
基底細胞に存在する蛋白の中で、ケラチンと直接結合する分子を問う問題
BP230・プレクチン・α6β4インテグリンは基底細胞に発現するケラチン5/14と直接結合する→2
| BPの比較 | ケラチン繊維との結合 | 蛋白の種類 |
| BP180(17型コラーゲン) | 間接的 | 膜貫通蛋白 |
| BP230 | 直接的 | 細胞内蛋白 |
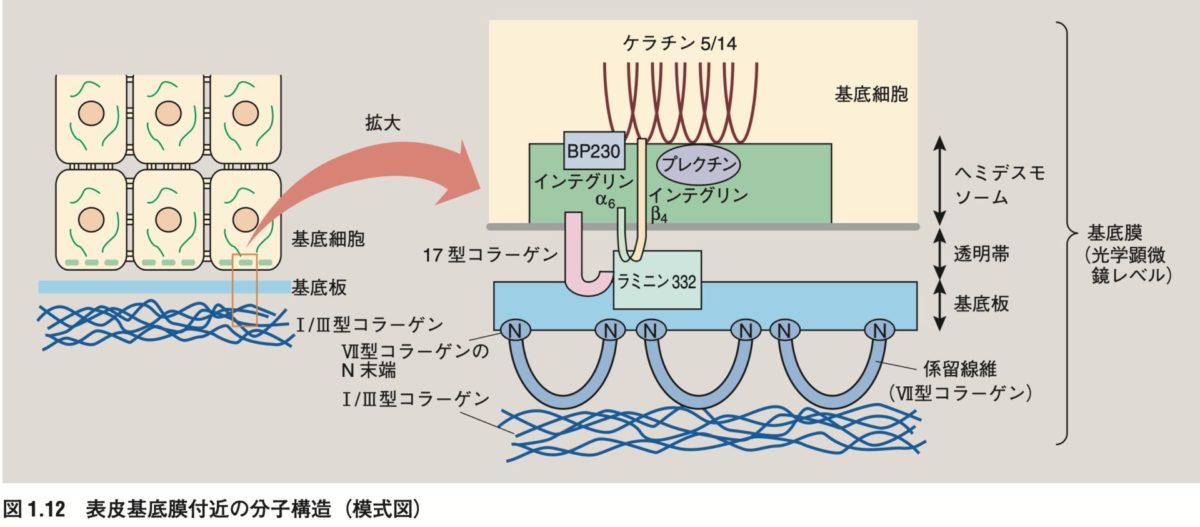
あたらしい皮膚科学 第3版より引用
- 1. BP180(17型コラーゲン):ヘミデスモソームに存在する、接合部型表皮水疱症(非Herlitz型)や水疱性類天疱瘡の標的分子
- 2. BP230:基底細胞に存在し、ケラチンと直接結合する。水疱性類天疱瘡の標的分子の一つ
- 3. ラミニン332(ラミニン5):基底膜真皮側に存在する、接合部型表皮水疱症(Herlitz型)や粘膜類天疱瘡(MMP)の標的分子。MMPでは悪性腫瘍の合併が多い
- 4. ラミニンγ1:基底膜真皮側に存在する、抗ラミニンγ1類天疱瘡の標的分子。半数で尋常性乾癬を合併する
- 5. 7型コラーゲン:係留線維に存在する、栄養障害型表皮水疱症や後天性表皮水疱症の標的分子
- 参考および図引用:あたらしい皮膚科学 第3版 p6/241・256(1)/256(2)/241・259(3)/264(4)/243・260(5)
- 参考書籍:皮膚科学 第10版 p10/308・318(1)/308(2)/311・318(3)/313・319(5)
選択問題56:解答 5
接合部型表皮水疱症(幽門閉鎖合併型)の標的分子はインテグリンα6/β4→5
粘膜類天疱瘡の原因分子でもあり、眼症状をきたしやすい
表皮水疱症の病型と原因蛋白については下記参照
-

-
先天性表皮水疱症の病型と原因蛋白・遺伝形式まとめ
続きを見る
- 1. プレクチン:単純型表皮水疱症 筋ジストロフィー/幽門閉鎖合併型の標的分子
- 2. ラミニン332(ラミニン5):接合部型表皮水疱症(Herlitz型)や粘膜類天疱瘡(MMP)の標的分子
- 3. プラコフィリン1:Ectodermal dysplasia skin fragility syndrome(外胚葉形成不全症-皮膚脆弱症候群)の標的分子。水疱症に脱毛や掌蹠角化症を伴う
- 4. 17型コラーゲン(BP180):接合部型表皮水疱症(非Herlitz型)や水疱性類天疱瘡の標的分子。MMPの原因となる場合もある※
- 5. インテグリンα6/β4:接合部型表皮水疱症(幽門閉鎖合併型)およびMMPの標的分子
※BP180は表皮基底細胞〜基底膜へ到る巨大な膜貫通タンパクであり、疾患によって自己抗体が認識する部分が異なる
| 自己抗体の認識部位 | 疾患 |
| NC16a領域 (N末端側 基底膜に近い領域) |
水疱性類天疱瘡(典型例) |
| BP180全長 | 水疱性類天疱瘡 (DPP-4阻害薬関連) |
| C末端領域 | 粘膜類天疱瘡(MMP) |
通常測定可能なのは一番上の"NC16a領域に反応する自己抗体"のみのため、DPP-4関連や粘膜類天疱瘡では抗体価が低値となる点に注意が必要
- 参考書籍:あたらしい皮膚科学 第3版 p239(3)
- 参考書籍:皮膚科学 第10版 p318(3)
関連:表皮水疱症の原因分子については頻出, 上記カード内の記事を参照
選択問題57:解答 2, 5
図11ではsplit skin法において、真皮側に蛍光抗体の沈着が見られる
選択肢の中では、後天性表皮水疱症と抗ラミニン332型粘膜類天疱瘡が真皮側での沈着をきたす→2, 5
split skin 間接蛍光抗体法による水疱症の鑑別(1M食塩水剥離皮膚)
1M食塩水で正常皮膚を処理すると、透明帯の部分で表皮と真皮に分かれる
この皮膚と患者血清を反応させ、抗体が表皮 or 真皮のどちらに沈着するかで病変部位が推定できる
| 沈着部位 | 原因分子 | 代表的疾患 |
| 表皮側に沈着 | 17型コラーゲン(BP180) | 水疱性類天疱瘡 |
| 粘膜類天疱瘡(17型コラーゲン) | ||
| 妊娠性類天疱瘡 | ||
| 線状IgA水疱性皮膚症(17型コラーゲン) | ||
| 真皮側に沈着 | 7型コラーゲン | 後天性表皮水疱症 |
| 線状IgA水疱性皮膚症(7型コラーゲン) | ||
| ラミニン332(ラミニン5) | 粘膜類天疱瘡(ラミニン332) | |
| ラミニンγ1 | 抗ラミニンγ1類天疱瘡 |
上記より、解答は以下
- 1・3・4. 水疱性類天疱瘡・妊娠性水疱性類天疱瘡・抗BP180型粘膜類天疱瘡:いずれもBP180に対する自己抗体が生じ、表皮側に沈着
- 2・5. 後天性表皮水疱症・抗ラミニン332型粘膜類天疱瘡:前者は7型コラーゲンに対する、後者はラミニン332に対する自己抗体が生じいずれも真皮側に沈着
- 参考書籍:あたらしい皮膚科学 第3版 p261
関連問題(split skin法など)
- 2023 選択3 (病変部位が深部の水疱症)
- 2022 選択89 / 2012 選択41 / 2010 選択23 (真皮側に沈着:7型コラーゲン, ラミニン332, ラミニンγ1)
- 2014 選択35 (表皮側に沈着:粘膜類天疱瘡)
選択問題58:解答 1
サルコイドーシス診断基準では、組織学的診断がつき鑑別疾患が除外できていれば皮膚病変(臨床症状)のみで確定診断できる
よって本問では追加の条件は不要→1
サルコイドーシス診断基準
- 組織診断:臨床症状・検査所見・呼吸器/眼/心臓病変のどれか1項目+組織像(乾酪壊死を伴わない類上皮細胞肉芽腫)
- 臨床診断:臨床症状+検査所見(BHLやACE高値) 2/5項目+呼吸器/眼/心臓 のうち2/3
※いずれも鑑別疾患の除外は必要
関連:2014 選択37 / 2013 選択42 (サルコイドーシス旧診断基準)
選択問題59:解答 1, 2, 4
白斑症の病態を問う問題
白斑を生じる疾患は、メラノサイト数が減少するものと機能異常が生じるものに分類される
数が減少する疾患はまだら症・尋常性白斑・Vogt-小柳-原田病→1, 2, 4
- 1. まだら症:KIT遺伝子変異による常染色体優性遺伝疾患で、メラノサイトの遊走障害をきたす(→メラノサイト減少)。前額部のwhite forelockと呼ばれる病変が特徴
- 2. 尋常性白斑:後天性にメラノサイトによる自己免疫が生じ、メラノサイトが消失する。橋本病やⅠ型糖尿病の合併がみられる
- 3. 脱色素性母斑(白斑性母斑):先天的に一部のメラノサイトで機能低下が生じ、不完全脱色素斑を示す。大きさや分布は生涯変化しない
- 4. Vogt-小柳-原田病:メラノサイトに対する自己免疫が生じ、急性期の髄膜炎症状→ぶどう膜炎後、回復期に白斑をきたす
- 5. Hermansky-Pudlak症候群:症候型眼皮膚白皮症の一つで、細胞内蛋白質輸送の障害からメラニン合成障害による白皮症や出血傾向をきたす
※1. まだら症と3. 脱色素性母斑のみ先天性疾患
大まかに言って、自己免疫的機序による疾患はメラノサイトが破壊され組織学的にメラノサイト数減少が見られる
- 参考書籍:あたらしい皮膚科学 第3版 p306(1)/305(2)/308(3)/307(4)/304(5)
- 参考書籍:皮膚科学 第10版 p518(1)/511(2)/539(3)/514(4)/517(5)
関連問題
- 2023 選択87 / 2021 選択78 / 2020 選択72 (白斑とメラノサイト数)
- 2018 選択48 (不完全脱色素斑を示す疾患)
選択問題60:解答 3
小学生の頃からの四肢末端の色素沈着および手掌での点状陥凹を認め、家系図からは子どもの3/4が発症していることから常染色体優性遺伝疾患と考えられる
特徴的な症状より、網状肢端色素沈着症(北村)の診断→3
- 1. まだら症:白斑、とくに前額部のwhite forelockと呼ばれる病変が特徴のKIT遺伝子変異による常染色体優性遺伝疾患
- 2. Dowling-Degos病:間擦部を中心に角化性丘疹や色素沈着をきたし、KRT5・POGLUT1遺伝子などが原因の常染色体優性遺伝疾患
- 3. 網状肢端色素沈着症(北村):四肢末端の小褐色斑が多発し掌蹠で点状陥凹をきたす疾患で、ADAM10遺伝子が原因となる常染色体優性遺伝疾患
- 4. 遺伝性汎発性色素異常症:全身の皮膚で(5)と類似した色素斑や脱色素斑をきたす疾患で、ABCB6やSASH1遺伝子が原因となる
- 5. 遺伝性対側性色素異常症(遠山):四肢末端で褐色斑と脱色素斑が混在し顔で雀卵斑をきたす疾患で、ADAR1遺伝子が原因となる常染色体優性遺伝疾患
北村と遠山はともに常染色体優性遺伝疾患で、よく対比される。遠山は脱色素斑を伴うが北村では伴わないこと(点状陥凹を脱色素斑と間違えないように注意)が重要
- 参考書籍:あたらしい皮膚科学 第3版 p306(1)/311-312(3・5)
- 参考書籍:皮膚科学 第10版 p518(1)/510-511(3・5)
- 選択肢2・4の参考:新・皮膚科セミナリウム 色素増加症 日皮会誌:129(10), 2125-2135, 2019
関連問題
- 2021 選択55 / 2020 選択45 (遠山は色素沈着と色素脱失あり)
- 2018 選択50 / 2016 選択43 /2014 選択45 / 2013 選択44 / 2010 選択37 (遺伝性対側性色素異常症 遠山 遺伝形式/原因遺伝子など)
-

-
令和1年度(2019年度) 皮膚科専門医試験 過去問 解答解説 選択問題61〜90
続きを見る









