日本皮膚科学会 皮膚科専門医試験 平成24(2012)年度の解答解説を作成しました
見出しから各問題へ飛べます
誤字脱字ご意見などあればコメント・右のフォーム・Twitterなどでご連絡ください
- 問題出典:試験問題(過去問題) |公益社団法人日本皮膚科学会(問題・写真はリンク先で確認下さい)
- 参考文献:あたらしい皮膚科学 第3版、皮膚科学(マイナー) 第11版でカッコ内は選択肢番号、その他は問題末に各自記載
見出し
- 1 平成24年度(2012年度) 皮膚科専門医試験 過去問 解答解説 選択問題 1〜25
- 1.1 選択問題1:解答 3, 4, 5
- 1.2 選択問題2:解答 3
- 1.3 選択問題3:解答 5
- 1.4 選択問題4:解答 4
- 1.5 選択問題5:解答 1, 2
- 1.6 選択問題6:解答 1, 2
- 1.7 選択問題7:解答 2
- 1.8 選択問題8:解答 2, 4
- 1.9 選択問題9:解答 1, 2
- 1.10 選択問題10:5
- 1.11 選択問題11:解答 2
- 1.12 選択問題12:解答 5
- 1.13 選択問題13:解答 4
- 1.14 選択問題14:解答 3
- 1.15 選択問題15:解答 2, 4
- 1.16 選択問題16:解答 2, 3 (現在は3のみ)
- 1.17 選択問題17:解答 3, 5
- 1.18 選択問題18:解答 1, 3, 5
- 1.19 選択問題19:解答 5
- 1.20 選択問題20:解答 2, 3
- 1.21 選択問題21:解答 2
- 1.22 選択問題22:解答 2
- 1.23 選択問題23:解答 3
- 1.24 選択問題24:解答 5
- 1.25 選択問題25:解答 4
平成24年度(2012年度) 皮膚科専門医試験 過去問 解答解説 選択問題 1〜25
選択問題1:解答 3, 4, 5
乏汗症(無汗症)をきたす疾患を問う問題
Fabry病・コリン性蕁麻疹・先天性外胚葉形成不全がある→3, 4, 5
- 1. Basedow病(甲状腺機能亢進症):多汗をきたす
- 2. 副甲状腺機能低下症:多汗/無汗いずれも関係しない。甲状腺機能低下症(橋本病)は無汗症の原因
- 3. Fabry病:乏汗症の他、掌蹠の発作性疼痛や被角血管腫が特徴
- 4. コリン性蕁麻疹:特発性後天性全身性無汗症(AIGA)に合併することがあり、76%にみられたという報告もある
- 5. 先天性外胚葉形成不全:無汗症・歯牙異常・毛髪異常をきたす。EDA1(XR)やEDAR(ARないしAD)遺伝子変異が原因
※XR = X連鎖劣性遺伝形式, AR = 常染色体劣性遺伝形式, AD = 常染色体優性遺伝形式
- 参考書籍:あたらしい皮膚科学 第3版 p363・362(1)/334(3)/133(4)/342(5)
- 参考書籍:皮膚科学 第11版 p773・772(1)/466(3)/773(4)/500(5)
関連問題
- 2021 選択2 (続発性無汗症の原因:糖尿病, 視床下部障害)
- 2022 選択13 / 2021 選択73 / 2018 選択56 / 2011 選択2 / 2009 選択1(Fabry病は無汗症)
- 2020 選択3 / 2016 選択2 (AIGAとコリン性じんま疹)
- 2023 記述2 / 2021 選択75 / 2020 選択1 (無汗性外胚葉形成不全症の症状, 原因遺伝子など)
選択問題2:解答 3
アダパレン(ディフェリン®)の作用機序を問う問題
角化を抑制し、とくに非炎症性面皰改善効果が高い(抗炎症作用もある)→3
- 1. アクネ桿菌の抑制:過酸化ベンゾイル(べピオ®)はフリーラジカルを発生させ、殺菌的に作用する。外用抗菌薬も有効
- 2. 表皮角化細胞の増殖抑制:ビタミンD3外用製剤の作用で、尋常性乾癬(皮膚ターンオーバーの亢進から不全角化をきたす)などに用いられる
- 3. 角化の抑制:アダパレンはビタミンA誘導体で、角化を抑制する
- 4・5. 毛細血管の収縮・好中球遊走抑制:ステロイド外用薬の作用
ビタミンAの内服薬(イソトレチノイン/アクネトレント®)もアダパレン同様の角化抑制作用や皮脂分泌抑制作用があり、ざ瘡治療に用いられる。ただし日本での保険適用はないため自費診療で、チガソン®と同様に催奇形性があるため妊婦禁忌など注意点も多い
- 参考書籍:あたらしい皮膚科学 第3版 p95(1・2・3)/94(4・5)
- 参考書籍:皮膚科学 第11版 p123(2)
- 参考:尋常性痤瘡治療ガイドライン 2017 日皮会誌:127(6), 1261-1302, 2017
- イソトレチノインの参考:本邦での集簇性痤瘡,重症痤瘡患者の頻度および経口イソトレチノインに対する皮膚科医の意識調査 日臨皮会誌:38(4), 629-634, 2021
関連問題
選択問題3:解答 5
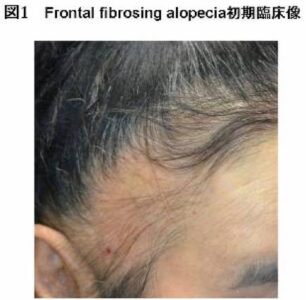
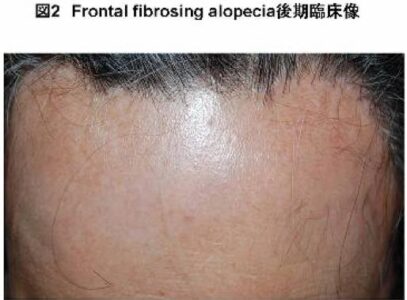
閉経期の女性で、前頭部中心に毛根のない瘢痕性脱毛をきたしていることからfrntal fibrosing alopeciaを考える→5
原発性瘢痕性脱毛症をきたす疾患の代表、毛孔性扁平苔癬の亜型
frontal fibrosing alopecia (FFA)
瘢痕性脱毛症(毛包が破壊された不可逆的な脱毛)をきたす疾患は大きく二分される
| 続発性 | 外傷や熱傷後 |
| 原発性 | 毛孔性扁平苔癬 |
| 慢性皮膚エリテマトーデス | |
| 禿髪性毛包炎 |
このうち毛孔性扁平苔癬の亜型がfrontal fibrosing alopecia (FFA)
下記の特徴を持つ
- 閉経後の高齢女性の前頭部や側頭部生え際に好発
- 眉毛・腋毛・陰毛なども脱毛をきたす場合がある
- 口腔内や陰部に扁平苔癬の皮疹を合併
- 組織:毛包周囲のリンパ球浸潤, 液状変性
- 治療:初期にはステロイド局注が有効
- 参考サイトより引用, 側頭部の脱毛
- 参考サイトより引用, 前頭部の脱毛で光沢を伴っている
- 1. alopecia areata(円形脱毛症):瘢痕性脱毛はきたさず、ダーモスコピーでのblack dotやexclammation mark hairが特徴
- 2. telogen effluvium(休止期脱毛):精神的ストレスや妊娠を契機に成長期毛が一斉に休止期毛へ移行し、数周〜数カ月後にびまん性脱毛を生じる。可逆的な変化であり数ヶ月〜1年で回復する
- 3. alopecia syphilitica(梅毒性脱毛):第2期梅毒の症状として脱毛が生じる(感染6か月ごろに不完全脱毛斑が多発)が、瘢痕性脱毛ではない
- 4. folliculitis decalvans(禿髪性毛包炎):頭部慢性膿皮症で、毛包一致性膿疱をきたす。1つの毛包から複数の毛が束になって生えるtufted hairが特徴
- 5. frontal fibrosing alopecia(前頭部線維化性脱毛症):閉経後女性の前頭部に好発する
- 参考書籍:あたらしい皮膚科学 第3版 p371(5)/368(1)/369(2)/558(3)/522(4)
- 参考書籍:皮膚科学 第11版 p761(5)/752(1)/755(2)/959(3)/758・840(4)
- 参考・図引用:マルホ皮膚科セミナー Frontal fibrosing alopeciaの病態
関連問題
- 2021 選択6 / 2016 選択3 (瘢痕性脱毛をきたす疾患)
- 2018 選択3 (毛孔性扁平苔癬の亜型)
- 2015 選択4 (FFAの臨床・治療など)
選択問題4:解答 4
UVA照射直後に生じるのは即時黒化→4
紫外線照射後の反応は下記のとおり
- 直後:UVAの影響でもともと持っているメラニンが黒くなる反応(即時型黒化)が起こる
- 4時間後〜:UVBの影響によるサンバーンが起こり、24時間後をピークとして3日程度で消退
- 10時間後〜:メラニン合成が促進し、サンタンが生じる。照射量によっては数カ月間持続する
サンバーンとサンタンは日本語だと両方とも”日焼け”であるが、イメージは異なる
| サンバーン | サンタン | |
| イメージ | 皮膚が赤くなりヒリヒリする | 小麦色にやける |
| 主な原因波長 | UVB | UVA |
- 1. 光線過敏症:UVAは原因波長として多いが、照射直後には出ない。例えば光線過敏型薬疹の場合照射24〜72時間後に反応が生じる
- 2・5. 日焼け(suntan)・メラニン新生:照射後にメラニン合成が促進して生じる現象であり、直後には生じない(10時間後〜)
- 3. 日焼け(sunburn):主に(UVAではなく)UVBが関与する
- 4. 即時黒化:もともと持っているメラニンが黒くなる反応であり、照射直後に生じる
- 参考書籍:あたらしい皮膚科学 第3版 p84(1)/228-229(3)
- 参考書籍:皮膚科学 第11版 p273(2・3・5)
- 参考書籍:皮膚科臨床アセット シミと白斑 最新診療ガイド p148-151
関連問題
即時型黒化については2大教科書にいずれも記載がないのが困りものだが、複数回出題されており基本的な内容は把握しておく
選択問題5:解答 1, 2
光アレルギー性接触皮膚炎の原因となりやすいのはケトプロフェンとピロキシカム→1, 2
医原性では湿布薬が多く、感作が必要なため初回曝露では発生しないのが特徴
- 1. ケトプロフェン(モーラス®):貼付剤。剥がした後も4週間は紫外線を避ける必要がある
- 2. ピロキシカム(バキソ®・フェルデン®):貼付剤および軟膏
- 3. フェルビナク(セルタッチ®):貼付剤や軟膏・クリーム・ローション
- 4. ブフェキサマク(アンダーム®):軟膏, (光線と関係ない通常の)接触皮膚炎が多く2010年に発売中止となった
- 5. ロキソプロフェン:貼付剤, 内服薬等多数
- 参考書籍:あたらしい皮膚科学 第3版 p230
- 参考書籍:皮膚科学 第11版 p276
- 参考:接触皮膚炎診療ガイドライン 2020 日皮会誌:130(4), 523-567, 2020のp549-550
関連問題
選択問題6:解答 1, 2
ケラチン関連の遺伝子変異が原因となるのは、先天性厚硬爪甲症と表皮融解性魚鱗癬(水疱型先天性魚鱗癬様紅皮症)→1, 2
ケラチンの発現部位と関連疾患については下記参照
-

-
ケラチン 発現部位と先天性皮膚疾患 まとめ
続きを見る
- 1. 先天性厚硬爪甲症:ケラチン6A/6B/16/17の変異が原因となる。ケラチン17変異では多発性脂腺嚢腫を合併する
- 2. 水疱型先天性魚鱗癬様紅皮症(表皮融解性魚鱗癬):ケラチン1/10変異が原因で、ケラチン1変異では掌蹠の角化が強い。組織学的に顆粒変性を伴うのが特徴
- 3. Hallopeau-Siemens型先天性表皮水疱症(栄養障害型先天性表皮水疱症の重症汎発型):係留線維を構成する7型コラーゲン変異が原因※
- 4. 道化師様魚鱗癬:ABCA12遺伝子変異が原因で、層板顆粒に存在する脂質輸送蛋白が機能しなくなる
- 5. 皮膚脆弱症候群:プラコフィリン1の変異が原因で、表皮水疱症に掌蹠角化や発汗低下を伴う
※なお名前が類似するSiemens型水疱性魚鱗癬(表在性表皮融解性魚鱗癬)はケラチン2遺伝子の変異
人名が付いた表記は2023年現在あまり用いられないが、かつてはこの名称が普通だった
- 参考書籍:あたらしい皮膚科学 第3版 p8/374(1)/273(2)/243(3)/271(4)
- 参考書籍:皮膚科学 第11版 p11/355・781(1)/345(2)/331(3)/347(4)/329(5)
関連問題:ケラチンの発現部位や関連疾患についての過去問は上記記事参照
選択問題7:解答 2
ケラチンの発現部位を問う問題
粘膜で発現するのはケラチン4/13→2
ケラチンの発現部位と関連疾患については下記参照
-

-
ケラチン 発現部位と先天性皮膚疾患 まとめ
続きを見る
- 1・4. K1/10:表皮有棘細胞で発現し、変異で表皮融解性魚鱗癬を生じる
- 2. K4/13:粘膜で発現し、変異で白色海綿状母斑(white sponge nevus)を生じる
- 3・5. K5/K14:基底細胞で発現し、変異で単純型表皮水疱症を生じる
- 参考書籍:あたらしい皮膚科学 第3版 p8
- 参考書籍:皮膚科学 第11版 p11・348
関連問題:ケラチンの発現部位や関連疾患についての過去問は上記記事参照
選択問題8:解答 2, 4
ウステキヌマブ(ステラーラ®)は抗IL-12/23p40抗体製剤→2, 4
乾癬 生物学的製剤 ターゲット部位
乾癬の生物学的製剤は2023年現在11種類が利用されている
| ターゲット | 一般名 | 製品名 |
| TNF-α | インフリキシマブ | レミケード® |
| アダリムマブ | ヒュミラ® | |
| セルトリズマブ ペゴル | シムジア® | |
| IL-12/23p40 | ウステキヌマブ | ステラーラ® |
| IL-17A | セクキヌマブ | コセンティクス® |
| イキセキズマブ | トルツ® | |
| IL-17RA | ブロダルマブ | ルミセフ® |
| IL-17A/F | ビメキズマブ | ビンゼレックス® |
| IL-23p19 | グセルクマブ | トレムフィア® |
| リサンキズマブ | スキリージ® | |
| チルドラキズマブ | イルミア® |
- 1. IL-1β:炎症性サイトカインの1つで、クリオピリン関連周期熱症候群などの自己炎症症候群治療に使われるカナキヌマブ(イラリス®)のターゲット
- 2. IL-12:ウステキヌマブのターゲット
- 3. IL-17:セクキヌマブやイキセキズマブ、ビメキズマブのターゲット
- 4. IL-23:p40はウステキヌマブの、p19はグセルクマブやリサンキズマブのターゲット
- 5. TNF-α:インフリキシマブやアダリムマブ、セルトリズマブ ペゴルのターゲット。アダリムマブは壊疽性膿皮症や化膿性汗腺炎にも保険適用
- 参考書籍:あたらしい皮膚科学 第3版 p100
- 参考書籍:皮膚科学 第11版 p122
関連問題
- 2022 選択72 / 2017 選択20 / 2014 選択15 / 2013 選択8 / 2010 選択45 (乾癬生物学的製剤の投与スケジュール, ターゲット)
- 2015 選択15 (ウステキヌマブの保険適用)
選択問題9:解答 1, 2
Th1サイトカインはIFNγとIL-2→1, 2
Th1とTh2は対になるものと考えると理解しやすい
| Th1 | Th2 | |
| サイトカイン | IL-2, IFN-γ | IL-4, IL-5, IL-13, IL-31 |
| 免疫 | 細胞性免疫 | 抗体産生, 液性免疫 |
| 疾患/病態 | Ⅳ型アレルギー | アトピー性皮膚炎 |
- 1・2. IFN-γ・IL-2:Th1細胞から分泌され、細胞性免疫を誘導する
- 3・4. IL-4・IL-13:Th2細胞から分泌され、掻痒感やフィラグリン発現低下からアトピー性皮膚炎の病態に関与する。デュピルマブ(デュピクセント®)のターゲット分子
- 5. IL-17:Th17細胞から分泌され、表皮肥厚など乾癬の病態に関与する。乾癬生物学的製剤のターゲットの一つ(セクキヌマブやイキセキズマブなど)
- 参考書籍:あたらしい皮膚科学 第3版 p31/281(5)
- 参考書籍:皮膚科学 第11版 p79/151(3・4)/379(5)
関連問題
- 2013 選択13 / 2011 選択10 / 2010 選択9 (Tリンパ球と産生サイトカイン)
選択問題10:5
手背・手掌に黒褐色の丘疹がみられ、黒色表皮腫を疑う。内臓悪性腫瘍、とくに胃癌のデルマドロームとして知られる→5
黒色表皮腫
頚部や鼡径部、腋窩でザラザラした表面黒褐色の局面をきたす
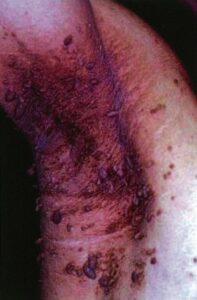
参考サイトより引用, 医師国家試験102A35 腋窩の黒褐色斑
他疾患に合併することが多い
| 病型 | 合併症 |
| 悪性型 | 内臓悪性腫瘍(とくに胃癌) |
| 症候型 | 糖尿病, SLE |
| 仮性型(肥満関連型) | 肥満 |
組織では乳頭腫・過角化・基底層の色素沈着がみられる
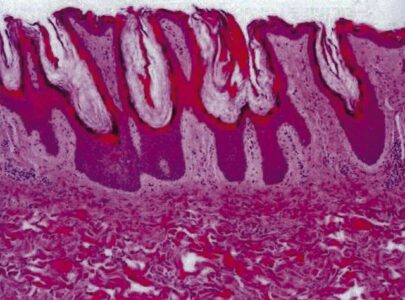
参考サイトより引用, 医師国家試験102A35 乳頭腫症と基底層の色素沈着がみられる
病名に反して表皮肥厚(acanthosis)は通常みられない
- 1. 皮膚筋炎:皮膚ではヘリオトロープ疹やゴットロン徴候/丘疹の他、抗ARS抗体陽性例では”機械工の手”が見られる
- 2. 肝硬変:晩発性皮膚ポルフィリン症やヘモクロマトーシスの基礎疾患
- 3. 慢性腎不全:カルシフィラキシーや反応性穿孔性膠原線維症の基礎疾患
- 4. 悪性リンパ腫:丘疹紅皮症(太藤)の基礎疾患として見られることがある
- 5. 胃癌:黒色表皮腫の他、Leser-Trélat症候群の基礎疾患としても重要
- 参考書籍:あたらしい皮膚科学 第3版 p298
- 参考書籍:皮膚科学 第11版 p373
- 図引用:医師国家試験 102A35 medu4
関連問題(黒色表皮腫)
選択問題11:解答 2
出生時からの魚鱗癬様症状に加え、痙性四肢麻痺・精神発達遅滞を伴うことからSjögren-Larsson症候群の診断→2
毛髪や爪・歯の異常は通常伴わない
脂肪アルデヒド脱水素酵素(FALDH/ALDH3A2)遺伝子変異が原因で、電子顕微鏡では脂肪アルデヒド/アルコールの沈着が見られる
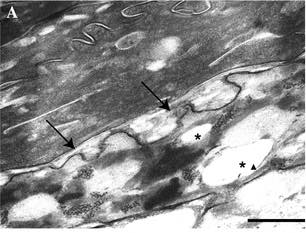
参考文献より引用
- 1. Netherton症候群:SPINK5遺伝子変異が原因で、アトピー性皮膚炎様皮疹・結節性(陥入性)裂毛・曲折線状魚鱗癬が3主徴
- 2. Sjögren-Larrson症候群:先天性魚鱗癬・四肢痙性麻痺・精神発達遅滞が3主徴
- 3. KID症候群:GJB2遺伝子変異が原因で、魚鱗癬(Ichthyosis)に角膜炎(Keratitis)と難聴(Deafness)を伴う
- 4. Rud症候群:魚鱗癬にてんかんや精神発達遅滞を伴う
- 5. Refsum症候群:PHYT遺伝子変異が原因で、魚鱗癬に色素性網膜炎や小脳性運動失調を伴う
選択肢の疾患は魚鱗癬症候群であり、いずれも皮膚症状に他臓器病変を伴う
- 参考書籍:あたらしい皮膚科学 第3版 p275(1・2・3)/276(4・5)
- 参考書籍:皮膚科学 第11版 p349(1・2・4)/351(3)/350(5)
- 参考・図引用:Novel and recurrent ALDH3A2 mutations in Italian patients with Sjögren-Larsson syndrome. J Hum Genet. 2007;52(10):865-870.
関連問題
- 2016 選択15 (Sjögren-Larrson症候群の3主徴)
選択問題12:解答 5
小児の側腹部で落屑を伴う褐色斑が散在している
組織では毛孔性角化(辺縁=画像右で鱗屑が遊離することが特徴)が見られ、鱗状毛包性角化症の診断→5
- 参考文献より引用, 小児の腹部に鱗屑を伴う無症状の皮疹
- 参考文献より引用, 角栓が詰まって拡張した毛包が見られる
後天性角化症に分類され、類似疾患に連圏状粃糠疹(遠山)があるが発症年齢や皮疹の大きさが異なる
連圏状粃糠疹(遠山)と鱗状毛包性角化症(土肥)の比較
| 後天性角化症 | 部位 | 好発年齢 | 大きさ |
| 連圏状粃糠疹 (遠山) |
腹部・臀部・腰部 | 成人以降 | 1〜数cm |
| 鱗状毛包性角化症 (土肥) |
腹部・臀部・腰部 | 思春期 | 3mm〜1cm大 |
- 1. 毛孔性苔癬(毛孔性角化症):上腕伸則や肩で毛孔一致性の丘疹が生じる(いわゆる"二の腕のブツブツ")。学童期発症し、思春期頃に症状が強くなる。組織学的には毛孔の開大と角栓がみられる。顔面毛包性紅斑黒皮症(北村)はこの亜型とされる
- 2. 毛孔性扁平苔癬:毛包で扁平苔癬様の変化が生じる疾患で、瘢痕性脱毛症の原因として重要
- 3. 汗孔角化症:四肢や体幹で辺縁が隆起した角化性病変をきたす疾患。小児期発症する場合はBlaschko線に沿って線状に見られる。組織学的には過角化のほか、不全角化細胞から構成される柱構造(cornoid lamella)が特徴
- 4. 棘状苔癬:棘状の突起をもった毛孔性丘疹が集簇し、局面を形成する。組織は毛孔性苔癬と同じ
- 5. 鱗状毛包性角化症(土肥):腹部や殿部に好発する後天性角化症
- 参考書籍:あたらしい皮膚科学 第3版 p299(5)/297(1)/293(2)/408(3)/298(4)
- 参考書籍:皮膚科学 第11版 p366(5)/365(1・4)/367(2)/360(3)
- 参考・図引用:Dermoscopy of keratosis follicularis squamosa. Dermatol Reports. 2011 Sep 29;3(2):e26.
選択問題13:解答 4
各疾患と特徴的な組織所見を問う問題
顆粒層肥厚が特徴なのは扁平苔癬→4
臨床的にはWickham線条に該当する
- 1. 急性湿疹:表皮の細胞間浮腫(海綿状態)が特徴。慢性化すると表皮肥厚を生じる
- 2. 尋常性乾癬:皮膚ターンオーバーの亢進により、顆粒層は菲薄化し、不全角化※を伴う過角化や表皮突起の棍棒状延長・マンロー微小膿瘍*などが見られる
- 3. 毛孔性紅色粃糠疹:正角化と不全角化※の交互配列や毛孔の開大と角質充満が特徴
- 4. 扁平苔癬:顆粒層肥厚(ダーモスコピーでは白色構造として見える)の他に液状変性や真皮乳頭部でのリンパ球浸潤が特徴
- 5. 尋常性魚鱗癬:HE染色では顆粒層が菲薄化してみえ、角質の肥厚も特徴
※不全角化:通常無核の角層細胞が有核となる
*Munro微小膿瘍:角層内〜直下の小膿瘍。一方膿疱性乾癬でみられるKogoj海綿状膿疱は表皮有棘層上層の膿疱を指す
- 参考書籍:あたらしい皮膚科学 第3版 p291(4)/115(1)/281(2)/288(3)/269(5)
- 参考書籍:皮膚科学 第11版 p390(4)/139(1)/379(2)/394(3)/330(5)
関連問題
- 2023 選択59 / 2016 選択75 (皮膚疾患と特徴的な病理)
- 2021 選択82 / 2017 記述1 (扁平苔癬のダーモスコピー像)
- 2020 選択17 (扁平苔癬・尋常性乾癬・毛孔性紅色粃糠疹の病理)
- 2010 選択12 (毛孔性紅色粃糠疹の病理)
- 2022 選択14 / 2016 選択10 (尋常性魚鱗癬の病理)
選択問題14:解答 3
TNF-α阻害薬はうっ血性心不全患者では禁忌→3
その他多発性硬化症等の脱髄疾患も禁忌のため注意
乾癬生物学的製剤 治療禁忌
下記2つは全ての生物学的製剤で禁忌
- 重篤な感染症の患者
- 活動性結核の患者
TNF-α阻害薬では下記2つも禁忌となる
- NYHA分類Ⅲ度異常のうっ血性心不全を有する患者
- 脱髄疾患(多発性硬化症など)およびその既往歴のある患者
- 3. うっ血性心不全:TNF阻害薬では禁忌
- 4. C型肝炎:抗HCV抗体は投与前に検査が必要で、禁忌ではないが十分な経過観察が必要。B型肝炎ウイルスキャリア(無症状保因者)も禁忌ではないが、HBV-DNA測定等厳密なフォローアップが必要
関連問題
選択問題15:解答 2, 4
関節症性乾癬(乾癬性関節炎, PsA)に関する問題
通常皮疹が先行し、爪病変が特徴とされる→2, 4
- 1. PASIスコア※は全身を4箇所に分け、皮膚症状を評価するもので>10で重症とされるが関節症状は含まない。関節症状の評価にはACR*スコアがよく用いられる
- 2. 80%程度は皮疹が先行し、同時発症は10〜15%、関節症状先行は5%程度
- 3. PsAは指趾のDIP関節が好発部位で、一方関節リウマチはMP関節やPIP関節に好発する
- 4. PsAは爪病変の合併が多く、最大9割の患者で認められたという報告がある。その他頭部や臀部も多い
- 5. 強直性脊椎炎型もしばしばあるが、基本は3の通り末梢関節に多い
※PASI = psoriasis area and severity index, 紅斑・浸潤・落屑・面積が評価項目
*ACR = american college of rheumatology, DIP = 遠位指節骨間, MP = 中手骨指節骨間, PIP = 近位指節骨間
- 参考書籍:あたらしい皮膚科学 第3版 p285(1)/287(4・5)
- 参考書籍:皮膚科学 第11版 p382(3・4・5)
- 参考:乾癬性関節炎診療ガイドライン 2019 日皮会誌:129(13), 2675-2733, 2019
関連問題
- 2023 選択40 / 2020 選択16 / 2017 選択21 / 2015 選択15 (PsAと関連の深い皮疹・症状出現順など)
- 2016 記述3 / 2013 選択15 (PASIのフルスペルと計算問題)
選択問題16:解答 2, 3 (現在は3のみ)
アトピー性皮膚炎のシクロスポリン(ネオーラル®)治療に関する問題
8週間の投与で改善しない場合は中止が必要→3
※ネオーラルは2008年10月16日にアトピー性皮膚炎の効能効果が追加され、再審査期間が終了する2012年10月15日までジェネリック医薬品の保険適用はなかった
2012年頃は試験日が8月だったと推定されるので、試験日には選択肢2は○(2011年度の試験日は2011/8/7という発表が同年3/9。2012年度は詳細な試験日は不明だが同時期の2012/3/6に告知文書が出ているため同様に8月第1週末のはず)
現在(2018〜)シクロスポリンは妊婦にも投与可能となっている
選択肢1について。「既存治療で十分な効果が得られない患者」は必要条件ではあるが、十分条件ではないため間違い選択肢として作成されたものと考えた
- 参考:ネオーラル 添付文書
- 参考:アトピー性皮膚炎診療ガイドライン 2021 日皮会誌:131(13), 2691-2777, 2021のp2724
- 選択肢2の参考:シクロスポリン(CyA)によるアトピー性皮膚炎の治療 アレルギー・免疫 19巻2号 p276-280, ネオーラル 再審査報告書, シクロスポリン「日医工」インタビューフォーム
関連問題
選択問題17:解答 3, 5
中高年男性の左背部で、中心に紅色部位(びらん?)を伴う褐色局面を認める
3ヶ月〜と病歴が長いことから慢性放射線皮膚炎を疑う→3, 5
IVR後の慢性放射線皮膚炎
医原性疾患の一つで、治療に伴う放射線曝露が原因となる
循環器領域での冠動脈造影(CAG)や経皮的冠動脈形成術(PTCA)は治療に長時間を有することから報告が多い
- 放射線治療〜皮膚障害までの期間は2〜10年とされる
- 部位は25/27例が背部※
- 鑑別疾患に固定薬疹や限局性強皮症がある
- 治療:潰瘍化した場合保存的治療での治癒は困難で、切除・植皮術が行われることが多い
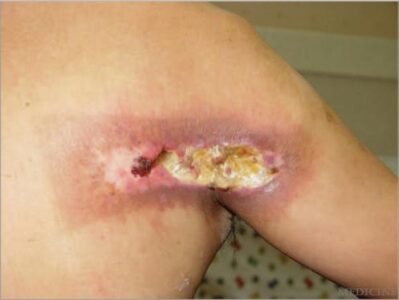
参考文献より引用, 背部の四角い潰瘍
※IVRで放射線を当てる際の体位はRAO30°(LCX治療時)やLAO60°(RCA治療時)が多く、いずれも背部から照射を受ける
- 1. 湿布薬の貼付:ケトプロフェンやピロキシカムは光アレルギー性接触皮膚炎の原因となるが、背部は露光部ではない
- 2. 局所注射:通常腹部に行う。インスリン注射に伴うインスリンボールなどが知られる
- 3・5. 放射線治療・心臓カテーテル:慢性放射線皮膚炎を疑い問診する
- 参考書籍:あたらしい皮膚科学 第3版 p225
- 参考書籍:皮膚科学 第11版 p284
- 参考:IVR(Interventional Radiology)後に生じた慢性放射線皮膚炎の2例 日皮会誌:115(9), 1321-1325, 2005
- 参考:心臓カテーテル治療施行後に生じた放射線皮膚炎の1例 臨床皮膚科73(6), 391-395, 2019
- 参考・図引用:STROBE--Radiation Ulcer: An Overlooked Complication of Fluoroscopic Intervention: A Cross-Sectional Study. Medicine (Baltimore). 2015 Dec;94(48):e2178
関連問題
- 2022 選択59 (★ほぼ同一問題★)
選択問題18:解答 1, 3, 5
疾患と関連ウイルスを問う問題
- 1. 薬剤性過敏症症候群:発症2〜3週間でHHV-6の、その後にCMVの再活性化をきたす。HHV-6再活性化は診断基準の主要所見にも含まれている
- 2. 蚊刺過敏症:慢性活動性EBV感染症の一型。他には小児で光線過敏をきたす種痘様水疱症がある
- 3. メルケル細胞癌:メルケル細胞ポリオーマウイルス(MCPyV)が病変部の60〜80%から検出される。CK20が核近傍で点状に陽性となることも特徴
- 4. ボーエン様丘疹症:HPV-16が原因となる。HPV-5は疣贅状表皮発育異常症の原因
- 5. 脊髄症:HAM(HTLV-1関連脊髄症)は同ウイルスによる疾患で進行性の両下肢麻痺や排尿排便障害をきたす
CMV = サイトメガロウイルス, EBV = EBウイルス
- 参考書籍:あたらしい皮膚科学 第3版 p158(1)/562(2)/459(3)/497(4)
- 参考書籍:皮膚科学 第11版 p296(1)/797(2)/740(3)/808(4)
- 選択肢5の参考:HTLV-1関連脊髄症(HAM) 難病情報センター
関連問題
- 2018 選択22 / 2014 選択16 (ヘルペスウイルスと関連疾患)
- 2013 選択50 / 2011 選択52 (DIHSとHHV-6)
- 2021 選択39 / 2019 選択34 / 2015 記述1 (慢性活動性EBウイルス感染症)
HPVと皮膚疾患については下記参照
-

-
HPV(ヒトパピローマウイルス) 型と関連疾患 まとめ
続きを見る
選択問題19:解答 5
カポジ肉腫の原因はHHV-8→5
Kaposi肉腫
血管内皮細胞由来の悪性腫瘍で、HHV-8が原因となる
- AIDS指標疾患のひとつで、AIDS患者の約5%に発症
- 紫褐色の斑からはじまり、進行すると隆起→結節となる
- 組織:血管増生がみられ、HHV-8 LNA1陽性が診断に有用
CD31/CD34/D2-40も陽性
ヒトヘルペスウイルス(HHV)と皮膚疾患
| 公式名称 | 略称 | 皮膚疾患 |
| HHV1 | HSV-1 | 単純膨疹(とくに口唇) |
| カポジ水痘様発疹症 | ||
| HHV2 | HSV-2 | 単純膨疹(とくに性器) |
| HHV3 | VZV | 水痘 |
| 帯状疱疹 | ||
| HHV4 | EBV | 伝染性単核球症 |
| 慢性活動性EBウイルス感染症 (蚊刺過敏症, 種痘様水疱症) |
||
| Gianotti-Crosti症候群 | ||
| 節外性NK/T細胞リンパ腫 | ||
| 口腔毛状白板症 | ||
| HHV5 | CMV | 伝染性単核球症 |
| Gianotti-Crosti症候群 | ||
| 薬剤性過敏症症候群(DIHS) ※HHV-6より遅れて再活性化 |
||
| HHV6 | HHV-6 | 突発性発疹 |
| DIHS | ||
| HHV7 | HHV-7 | 突発性発疹 |
| Gibertばら色粃糠疹 | ||
| HHV8 | HHV-8 | カポジ肉腫 |
- 1. HHV1:単純ヘルペス(とくに口唇)やKaposi水痘様発疹症の原因。近年は陰部単純ヘルペスの原因となることも多い
- 2. HHV2:単純ヘルペス(とくに性器で再発性のもの)の原因
- 3. HHV6:突発性発疹の他、DIHSでは発症2〜3週間後に再活性化が生じる
- 4. HHV7:突発性発疹の原因。ジベルバラ色粃糠疹との関連が考えられている
- 5. HHV8:カポジ肉腫の原因
HHV1はKaposi”水痘様発疹症”であり、Kaposi肉腫ではないため混同しないよう注意
- 参考書籍:あたらしい皮膚科学 第3版 p464(5)/487(1・2)/503(3・4)/158(3)/295(4)
- 参考書籍:皮膚科学 第11版 p789・690(5)/787(1・2)/799(3・4)
関連問題
- 2022 選択68 / 2018 選択22 / 2018 選択35 (Kaposi肉腫の原因ウイルス)
- 2018 選択22 / 2014 選択16 / 2011 選択21 (ヘルペスウイルスと関連疾患)
選択問題20:解答 2, 3
イミキモド(ベセルナ®)クリームは刺激性が高い※ので、外用方法が特殊
- 1日1回 週3回
- 6〜10時間後に石けんで洗い流す
※TLR7を活性化し、IFN-αなどの炎症性サイトカインを惹起するため
詳細は下記
-

-
イミキモド(ベセルナ®)クリーム まとめ
続きを見る
- 1. 外用回数は1日1回週3回
- 2. 6〜10時間後(就寝前に塗布し起床後)、石鹸で洗い流す
- 3. 2007年に尖圭コンジローマに対する保険適用で発売、その後2011年に日光角化症が追加された
- 4. 尿道や膣内、子宮頸部および直腸や肛門内(=粘膜部)への塗布は禁忌
- 5. 塗布部位およびその周辺に局所反応(紅斑・びらん・潰瘍等)があらわれることがある(これは通常起こりうる範疇)。さらに強いと悪寒・発熱・筋肉痛等のインフルエンザ様症状が現れることがあり、この場合は使用の中止を考慮する
- 参考:ベセルナ 添付文書
- 参考:ベセルナ インタビューフォーム
関連問題:イミキモドクリームに関する問題は頻出。上記リンク記事参照
選択問題21:解答 2
2011年にはコクサッキーA6ウイルスによる手足口病が流行した→2
多形紅斑に類似した強い皮膚病変や熱発をきたし、また発症後数週間してから爪甲脱落をきたすことがある
2007-2011年の手足口病原因ウイルス型分類は下記の通り
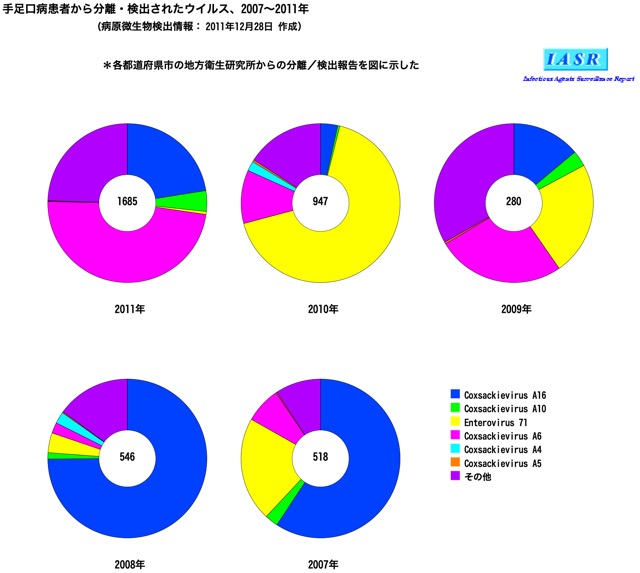
参考サイトより引用, 2011年はピンク色のコクサッキーA6が急増している
- 2. コクサッキー A6:通常の手足口病と異なり成人発症・多形紅斑様皮疹・熱発など臨床症状が強い型
- 3. コクサッキー A16:従来から最も多い原因とされてきた型
- 5. エンテロウイルス 71:無菌性髄膜炎をきたしやすい型
なお手足口病は毎年流行するウイルス型が異なる
手足口病の患者から検出されるウイルスは年によって異なる。
直近5年間に手足口病患者から分離・検出された各年の主なウイルスは、多い順に2017年はCA6、次いでEV71、2018年はEV71、次いでCA16、2019年はCA6、次いでCA16、2020年はCA16、次いでCA10、2021年は11月9日現在で全47件中、CA16、次いでCA6の割合が多かった
10年経った今から振り返ると(毎年変わる中で)あえて特定年度のものを聞く問題はナンセンスに思えるが、当時はそれだけ流行していたということだろう
- 参考書籍:あたらしい皮膚科学 第3版 p506
- 参考書籍:皮膚科学 第11版 p816
- 参考・図引用:IASRグラフ ウイルス 2011>手足口病由来ウイルス 年別2007〜2011年
- 参考:日本皮膚科学会 非定型的な皮疹と臨床症状をとる「手足口病」の流行
関連問題
選択問題22:解答 2
経口抗真菌薬に関する問題
テルビナフィンはシクロスポリンの血中濃度を低下させる(作用減弱)→2
一方イトラコナゾールはCYP3A4阻害作用を持ち、シクロスポリン血中濃度を上昇させる。いずれもシクロスポリンは併用注意薬となっている
爪白癬 内服治療
| 一般名 | 商品名 | 用法用量 |
| テルビナフィン | ラミシール® | 125mg/日を連日内服 (6ヶ月間) |
| イトラコナゾール | イトリゾール® | 400mg/日を1週間内服→3週間休薬を3回繰り返す(パルス療法) 内服タイミングは食直後 |
| ホスラブコナゾール | ネイリン® | 100mg/日を連日内服 (12週間) |
※ホスラブコナゾールは2018年発売のため本問出題時は未発売
- 1. テルビナフィンは肝障害や血球減少をきたすことがあり、投与後2ヶ月間は月1回の肝機能検査が義務付けられている。その後も定期的に必要
- 2. テルビナフィンの併用でシクロスポリン血中濃度が"低下"したという報告がある
- 3. イトラコナゾールは脂肪や胃酸があると吸収されやすくなり、食直後投与で生物学的利用率が向上する。添付文書上の投与タイミングも(通常の食後ではなく)食"直後"
- 4. 爪白癬に対するイトラコナゾールは400mg/日のパルス療法のみが保険適用※
- イトラコナゾールは妊婦禁忌。テルビナフィンは禁忌ではなく有益性投与
※爪白癬意外の表在性皮膚真菌症(体部白癬など)は50〜100mg/日連日投与を行う
関連問題
選択問題23:解答 3
易感染者で結節が多発し、組織ではsclerotic cellが見られることから黒色分芽菌症(クロモミコーシス)の診断→3
黒色真菌症
メラニン色素の産生によりコロニーや組織内菌要素が黒色〜褐色をきたす真菌症は、黒色真菌症と呼ばれる
大きくはmuriform cell(sclerotic cell)と呼ばれる、褐色で隔壁を持つ大型細胞の有無で分類される
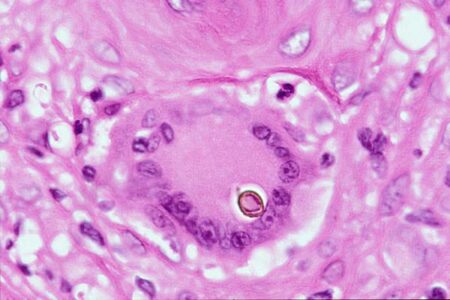
参考サイトより引用, sclerotic cell(muriform cell)
| 黒色真菌症 | sclerotic cell | 原因真菌 |
| 黒色分芽菌症 (クロモミコーシス※) |
+ | Fonsecaea monophora* |
| 黒色菌糸症 (フェオヒフォミコーシス) |
- | Exophilala属菌* |
※黒色分芽菌症は”クロモブラストミコーシス”と呼ばれることもある
*Fonsecaea monophoraはかつてF. pedrosoiと呼ばれていたが、分類見直しで名称が変更となった
*Exophiala属菌にはE. jeanselmei, E. xenobiotica, E. dermatitidisなどがある
- 1. スポロトリコーシス: 土壌中に存在するため農作業者に好発し、典型的にはリンパ節に沿った飛び石状病変をきたす(単発の場合もある)
- 2. フェオヒフォミコーシス:sclerotic cellを認めない場合はこちらに分類される
- 3. クロモミコーシス:sclerotic cellを認め、本例はこちらに分類される
- 4. アスペルギルス症:長期臥床・ギプス固定などの部位から侵入するか、肺病変から播種をきたす。Y字状に分岐する菌糸が特徴
- 5. クリプトコックス症:外傷部位に生じるか、肺病変等から血行性播種をきたす。ムコ多糖から構成される厚い莢膜を持つため、墨汁染色(黒)やムチカルミン染色(赤)で検出できる
- 参考書籍:あたらしい皮膚科学 第3版 p542(3)/541(1)/543(2)/544(4・5)
- 参考書籍:皮膚科学 第11版 p917(2)/912(1)/916(3)/920(4)/918(5)
- 参考:日本皮膚科学会皮膚真菌症診療ガイドライン 2019 日皮会誌:129(13), 2639-2673, 2019
- 参考・図引用:Pathology of Infectioud Diseases Case 170
関連問題(黒色真菌症)
選択問題24:解答 5
高齢男性の膿皮症様結節
培養検査では莢膜を持つ菌成分がみられ、クリプトコッカス症を考える→5
クリプトコックス(クリプトコッカス)症
土壌やハトの糞中に存在する真菌Cryptococcus neoformansによる感染症
同真菌は厚い莢膜を有することが特徴
皮膚病変は下記2型がある
- 原発性:外傷などから菌が侵入
- 続発性:肺病変から血行性に播種して病変形成
続発性は日和見感染として、ステロイド長期使用者やAIDS患者にみられることがある
- 検査:莢膜が墨汁染色/ムチカルミン染色でそれぞれ黒/赤色に染まり観察される
- 採血:莢膜に阻まれてβ-Dグルカン*が陽性とならない。代わりに抗原/抗体検査を用いる
*真菌細胞壁を構成する多糖体
- 1. Candida albicans:カンジダ性間擦疹や指趾間びらん症と関連する。白癬と比較し胞子が目立つのが特徴
- 2. Malassezia furfur(マラセチア):癜風やマラセチア毛包炎、脂漏性皮膚炎と関連する真菌*
- 3. Trichophyton rubrum:足白癬の原因として最多の真菌で、特に角質増殖型で多く検出される。T.rubrumは体部白癬の原因としても多い
- 4. Microsporum canis:動物好性菌で、ペットから感染して頭部白癬やケルスス禿瘡の原因となる
- 5. Cryptococcus neoformans:鳩の糞中などに存在し、厚い莢膜を持つのが特徴。サブロー寒天培地では白い光沢を有するコロニーが形成される
*従来癜風・脂漏性皮膚炎でみられる真菌はまとめてM. furfurと呼ばれていたが、再分類により複数菌種に分けられ、現在は下記のようになった
- 癜風:M. globosa
- 脂漏性皮膚炎:M. restricta
-
- 参考書籍:あたらしい皮膚科学 第3版 p544(5)/537(1)/124・540(2)/532(3)/536(4)
- 参考書籍:皮膚科学 第11版 p918(5)/902(1)/910(2)/887(3)/899(4)
関連問題
選択問題25:解答 4
電撃性紫斑の合併症を問う問題
敗血症に合併するものが最も多い→4
電撃性紫斑
全身に急速に拡大する紫斑や壊疽をきたす病状の総称で、感染性と非感染性に分けられる
| 感染性(敗血症性) | 肺炎球菌 |
| ブドウ球菌 | |
| 髄膜炎菌 | |
| 非感染性 | プロテインC/S欠乏症 |
| 抗リン脂質抗体症候群 | |
| 全身性血管炎 |
この中でとくに肺炎球菌によるものが最も頻度が高く、背景に脾摘/脾臓低形成があることが多い
- 1. ANCA関連血管炎:MPO-ANCA関連(MPA, EGPA)やPR3-ANCA関連(GPA)など
- 2. 抗リン脂質抗体症候群:皮膚症状ではリベドが代表で、潰瘍をきたすこともある
- 3. Blue toe syndrome(コレステロール結晶塞栓症):典型的にはカテーテル操作後に動脈硬化病変から剥がれたコレステロール結晶が塞栓をきたして発症する。足趾末端で疼痛を伴う紫斑をきたす
- 4. 敗血症:とくに肺炎球菌に伴うものが電撃性紫斑の原因として最多
- 5. クリオグロブリン血症:寒冷下で沈降し、37℃加温で溶解するクリオグロブリンが血中に出現する疾患で基礎疾患に多発性骨髄腫やC型肝炎を持つことが多い。皮膚症状で紫斑や潰瘍をきたすが電撃性紫斑ではない
*MPA = 顕微鏡的多発血管炎, EGPA = 好酸球性多発血管炎性肉芽腫症, GPA = 多発血管炎性肉芽腫症
選択肢1・2も電撃性紫斑の原因となりえるが、頻度は低い
- 参考書籍:あたらしい皮膚科学 第3版 p528(4)/169(1)/210(2)/180(3)/182(5)
- 参考書籍:皮膚科学 第11版 p241(4)/219(1)/440(2)/250(3)/448(5)
- 参考:肺炎球菌感染症に伴って生じた電撃性紫斑病の1例 皮膚科の臨床 63(3), p351-355, 2021
選択問題26〜50は下記
-

-
平成24(2012)年度 皮膚科専門医試験 過去問 解答解説 選択問題26〜50
続きを見る